顕微授精を解説!JISARTに認定された”顕微授精品質”を木場公園クリニックで!
更新日時:2025.07.04
体外受精(標準体外受精、Conventional)では運動精子がある程度ないと受精が成立しませんが、顕微授精では精子数が非常に少ない方、精子の運動性がすごく悪い方でも父親になることが可能となりました。
また、無精子症でも精巣内に精子があると顕微授精を使用して妊娠が可能となっていることも特徴です。 ここでは、顕微授精について詳しく解説していきます。
顕微授精の基礎知識
顕微授精は1992年にPalermo博士から報告された画期的な技術です。
これにより、重度男性不妊症のカップルでも治療が可能となりました。
顕微授精とは
高度に人の手がかかった体外受精や卵子凍結などの不妊治療・生殖医療のことを、ART(Assisted Reproductive Technology)(高度生殖補助技術)と言いますが、
顕微授精はART代表的なもののうちの1つです。
採卵して採取した成熟卵子に、形と運動性が良好な精子を選別して、一匹の精子を卵子に注入します。
顕微授精の適応は、
- 非常に精子数が少ないなど体外受精を実施する程度の精子がないとき
- 過去の体外受精で受精障害が認められたとき
- 無精子症などで精巣精子を使用するとき
- 夫に抗精子抗体があるとき
顕微授精には、卵細胞質内精子注入法(ICSI)、透明帯分切開法(PZD)、囲卵腔内精子注入法(SUZI)と三つの方法がありますが、現在世界で広く実施されているのは、ICSIです。
ICSIは1992年にベルギーで成功した技術で、Palermo博士によって報告されました。
重度の男性不妊症で治療が可能になったという点で画期的な方法です。
顕微授精と体外受精との違い
一方、顕微授精は、形態と運動性が良好な精子を選択して、ガラス製の針を使用して1匹の精子を卵子に注入して受精させて、受精卵を作って、胚移植を実施します。
高度な技術が求められる分、顕微授精の方が体外受精より少し費用が多くかかります。
一方で体外受精、顕微授精とも、女性の年齢が上がると、成功率(妊娠率)が低下、流産率が上昇することは変わりません。
顕微授精のリスク
非閉塞性無精子症など重度の男性不妊症の精子を使用してICSIを実施した場合に生まれてきた児への影響(遺伝)が懸念されていますが、現時点では、ICSIを実施したことによる異常児の発生頻度が高くなるという明確な科学的報告はありません。
世界中で顕微授精が行われるようになってから相当の年月が経過しています。またJISARTでは出生後のトラッキング調査を実施していますが、現時点ではきちんとした医療機関で実施された顕微授精については問題ないと言えるでしょう。
顕微授精の方法
採卵して回収した成熟卵子に、形態が正常で運動性が良好な精子の動きを止めて、顕微鏡下にガラス製の針を使用して卵細胞質内に精子を注入する。
STEP1:卵子を採取する
経膣超音波下に採卵を行って、卵子を採取します。卵子を培養液に入れて培養します。
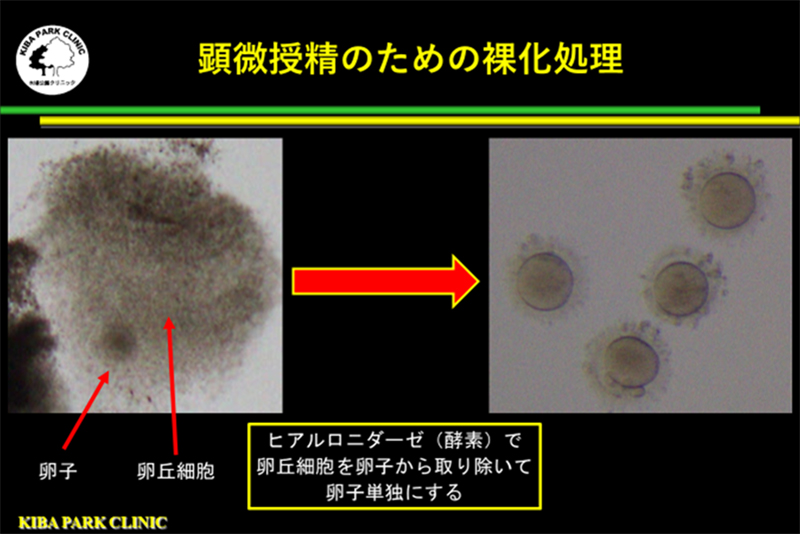
卵子の大きさは0.1mm程度ですが、卵子の周りには卵丘細胞がついています。
顕微授精を実施するために、ヒアルロニダーゼという酵素を使用して、卵丘細胞を取り除いて、卵子単独にします。
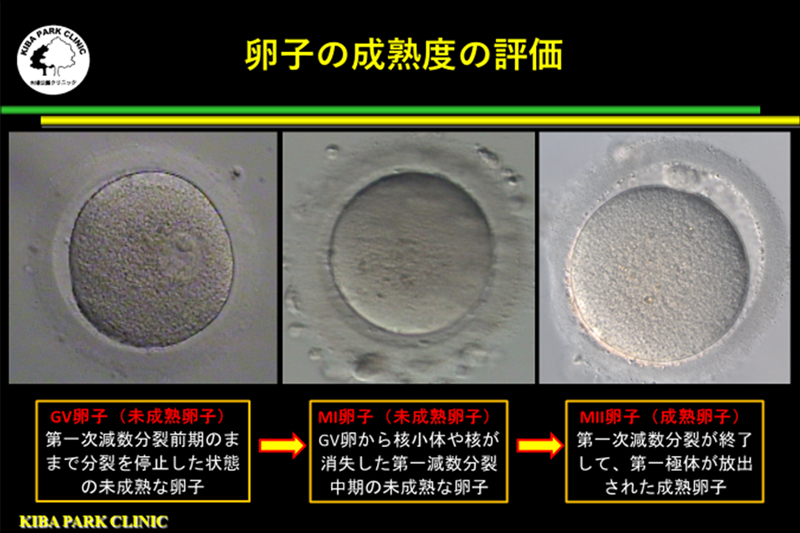
卵子の成熟度を評価します。
GV卵子(未成熟卵子)
第一次減数分裂前期のままで分裂を停止した状態の未成熟な卵子
MI卵子(未成熟卵子)
GV卵から核小体や核が消失した第一減数分裂中期の未成熟な卵子
MII卵子(成熟卵子)
第一次減数分裂が終了して、第一極体が放出された卵子
顕微授精を実施できるのは成熟卵子のMII卵子のみです。
未熟な卵子はMII卵子になるのを培養して待ちます。
STEP2:精子を選択する
約3日間の禁欲期間で精液を採取します。(禁欲期間が長いと精子の質が低下します)
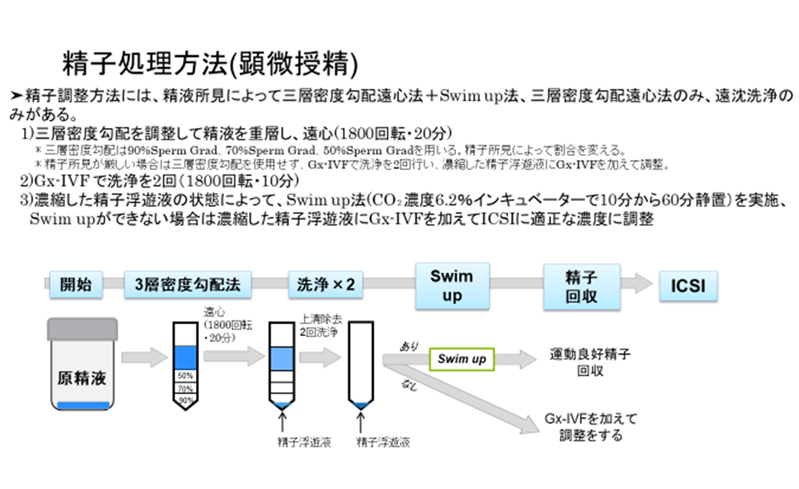
密度勾配遠心法 とswim up法を組み合わせて運動良好精子を回収します。
形態が正常で運動性が良好な精子を選別します。
インジェクションピペット(顕微授精で精子を卵子に注入するためのガラス製の非常に細いピペット)で精子の中片部を押さえつけて精子を不動化します。
この精子の不動化処理によって、精子から卵活性化物質が放出されやすくなります。
運動精子をそのまま卵子に注入すると、受精率が悪いことが分かっています。
不動化した精子を尾部からインジェクションピペットに吸引します。

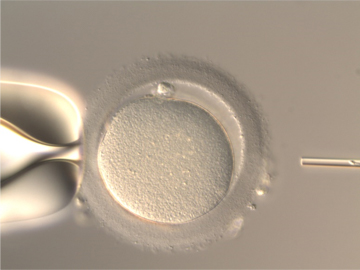
STEP3:精子を卵子に注入する
卵子をガラス製のホールディングピペットで固定します。精子が吸引されているインジェクションピペットを、透明帯を貫通させて、卵細胞質内まで進めて、細胞膜が破れたことを確認した後に精子を注入します。
木場公園クリニックの顕微授精の特徴
ICSI、IMSI、ピエゾ-ICSI、ピエゾ-IMSIで顕微授精を実施して、胚盤胞到達率が高い培養液を使用して、タイムラプスシステムで胚を培養しています。
抗酸化剤入りの精子処理用の培養液
当院では、調整中の精子や精液調整後の精子を酸化ストレスから守るために、Vitrolife社から発売されている抗酸化剤入りの次世代培養液Gx-Series™を使用して精子処理を行っています。
精液所見によって、3種類の精子調整法を行っています。
ピエゾ-ICSI
(先端のとがっていない針で精子を注入する)
透明帯にインジェクションピペットを軽く押し付けた状態で、ピエゾユニットから発生する微細な振動(ピエゾパルス)で、透明帯に穴を開けます。
次に、インジェクションピペットを進めて、卵細胞質も吸引しないでピエゾパルスで破って、卵細胞質内に精子を注入します。
先端が尖ったインジェクションピペットを使用したICSIでは、インジェクションピペットを卵子の奥まで深く挿入して透明帯を破り、卵細胞膜を吸引して穴をあけた後、卵細胞質内に精子を注入します。
PIEZO-ICSIでは、通常の先端がとがっているインジェクションピペットを使用したICSIと比較して卵子への負担が少ないとされています。
形態良好精子選別後顕微授精(IMSI)

しかし精子は単に受精に関係するだけではなく、精子の質が、胚の質、妊娠、出生児の成長・発達まで影響します。
精子のサイズは胚や卵と比べて20分の1しかないにもかかわらず、ICSIにおける精子は、卵や胚を通常観察する際に用いる400倍率の倒立顕微鏡下で、
観察・評価・選別しています。
精子を詳細に観察して選別するために、ICSIに用いる倒立顕微鏡の観察倍率を上昇させて、解像度を高めることで、より細かく精子の形態(特に精子頭部における空胞の有無)を観察しながら良い精子を選別し、それを顕微授精に用いるのがIMSI(Intracytoplasmic Morphologically selected Sperm Injection) 形態良好精子選別後顕微授精です。
通常のICSIでは400倍から600倍で精子を選んで顕微授精を行っていますが、
IMSIでは6000倍から12000倍の高倍率下で精子を選んで顕微授精を行います。
400 倍で観察した時は正常と判断した精子を、約6000 倍から12000倍に拡大してみると精子の頭の部分に空胞(抜けている部分)を認めることがあります。
精子の頭部に空胞がないまたは少ない精子を使用して顕微授精を行うと、胚盤胞到達率が高くなり、着床率、生産率が高くなると報告されています。
また、IMSI は通常のICSI を数回行っても妊娠に至らない場合に効果があると報告されています。
しかし、IMSIでは操作に慣れていないと顕微授精までの時間が通常のICSIと比べて長くなり成績が低下するという欠点があります。
熟練した経験が豊富な胚培養士のみが、当院ではIMSIを担当しています。
当院では、ある程度の運動精子が回収できた場合は、ICSIとIMSI半々で顕微授精を行っています。
また、IMSI+ピエゾでも顕微授精を実施しています。
胚盤胞到達率が高い質の高い培養液で胚を育てられる
胚盤胞の状態まで発育させるsequential mediumを開発したDavid K Gardner先生の培養液(Vitrolife社のG-Series™培養液)を当院では開業以来21年間使用しています。
培養の途中で培養液を交換するsequential mediumでは培養業務が煩雑になるため、single mediumで培養している施設が増えてきていますが、当院ではsequential mediumとsingle mediumの成績を比較したところ、sequential mediumの成績が良かったため、たとえ業務負担が増えようとも胚にとって最適なsequential mediumで顕微授精実施後の患者様の大切な卵子を培養しています。
タイムラプスシステムで胚の状態を常時チェックしながら胚を培養
従来、胚の観察は胚を培養している培養器(インキュベーター)から胚を取り出して顕微鏡下で行われていました。 当院が採用しているEmbryoScope+(タイムラプスシステム)では、培養器の中にカメラが内蔵されているため、胚を外に取り出さなくても10分毎に器械が胚を撮影してデータが蓄積されます。
タイムラプスシステムでは得られる胚の情報量が多くなるだけではなく、胚を培養する環境が一定となるため、良好な胚盤胞が得られる確率が増加します。
当院のデータでは、胚盤胞到達率は従来のインキュベーターでは48.8%、EmbryoScope+では60.0%と、EmbryoScope+で胚盤胞到達率が高い結果でした。
当院では患者様に診察室のPCモニター上でタイムラプス動画をお見せしながら、胚の説明をしています。
「当院での顕微授精を行う胚培養士の教育」
胚培養士として技術を修得する前に医療従事者としての心構えの指導を受けてから実際の業務についていくことが重要です。
培養業務のなかでも顕微授精は、熟練が必要とされる技術であり、培養士の技術がダイレクトに影響します。
そのため、安定した技術の維持と向上につながるトレーニングプログラムが必須となります。
当院でのICSIのトレーニング
- ICSIディッシュの作成
- ピペットのセッティング
ホールディングピペットはディッシュに対して平行に、インジェクションピペットはディッシュに対して平行よりも先端がやや下がるようにする。
- 精子不動化
精子を圧挫・不動化して、精子尾部からインジェクションピペット内へ吸引する操作を3分間で8匹出来るようにする。
- 卵子のコントロール
ホールディングとインジェクションピペットを使用して、卵子をコントロールできるようにする。
- ICSI操作
卵子細胞膜の穿破、卵細胞質内への精子の注入などICSIの流れがスムーズに行えるようにする。
トレーニングシートに、ICSIにかかった時間、受精状況、胚のグレードを記入します。
ICSIトレーニング実施の際は手技を指導者に出来るだけ見てもらい、指摘があった場合はコメント欄に記載して改善します。
最低50個はICSIトレーニングを行い、ICSIにかかる時間(5分以内)と正常受精は約70%以上で正常受精から胚盤胞形成の確認を一つの目安として達成した場合は、培養室主任がICSI の一連の流れを合格判定します。
合格になったら臨床のICSIに入ります。
臨床ICSI
トレーニング合格後、ICSIを担当する割合はさまざまな患者背景をみながら、成熟卵子数の一割からICSIを行います。
毎月、自分が実施したICSIの成績とそれ以外を実施した培養士の培養成績の比較を培養室主任に報告します。
培養成績と手技を培養室主任に確認してもらい、担当する成熟卵子の割合を2割から5割と増やしていきます。
自分が実施したICSIとそれ以外を実施した培養士の成績を比較して同等またはそれ以上の培養成績になった場合に、合格としすべてのICSIを担当することになります。
全て担当するようになっても、毎月培養士別に培養成績を算出し、自分の技術の成果を把握しています。
必要な場合は部分的なトレーニングを追加し、全体の成績に影響が出ないように配慮しています。
培養士(ICSIに対しての思い)
顕微授精の成績は培養士個人のスキルが大きく影響されます。
安定した高い成績を保つため、当院ではスタッフの精度管理(毎月培養士別に培養成績を算出、同一症例を2人で行い培養成績の比較を行う)を徹底しています。
顕微授精を担当するスタッフには、高い技術と正確な判断力、迅速かつ丁寧に操作をするための集中力を求めているのはもちろんのこと、患者様に安心して受精卵を預けていただけるよう、高い倫理観をもってICSIを行っています。
また、国内外の各種学会に参加して最新の知識を身に着けるように、日々精進しています。
受付・診療時間
| 時間/曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
|
午前
午前8:30-12:00
午後
午後13:30-16:30 |
吉田 関本 巷岡 西川 杉山 | 吉田 関本 巷岡 西川 | 巷岡 西川 | 吉田 関本 巷岡 西川 米澤 | 関本 西川 | 吉田 関本 杉山 岩原 松浦 |
関連するコラム
-
顕微授精(ICSI)のリスクと
木場公園クリニックの取り組み顕微授精は、1992年にベルギーのPalermo博士によって報告された方法で、ガラス製の針を使用して一匹の精子を卵子に直接注入する…
-
凍結融解胚移植とは?
新鮮胚移植の違いと、凍結・融解の方法凍結した分割期胚または胚盤胞を融解して(溶かして)胚移植を行うことを「凍結融解胚移植」と呼びます。2022年の日本産科婦人科学会の…
-
受精卵(胚・胚盤胞)のグレードに
ついて|評価のポイントを解説不妊症の検査をした後に、適切な不妊治療の方法を選択します。不妊治療の方法には、人工授精などの一般的な方法と、体外受精や顕微授精など…
-
胚盤胞移植とは?妊娠の確率を上げる
体外受精の基礎知識と流れ採卵後「5日後〜着床前」の胚(受精卵)を胚盤胞(はいばんほう)と呼びます。体外受精には様々なタイミングでの子宮移植がありますが、胚盤…
木場公園クリニックの特徴
木場公園クリニックは体外受精・顕微授精に特化したクリニックです。
少しでも安心して不妊治療を受けていただけるよう、
様々なトータルソリューションをご提案・ご提供いたします。