受精卵(胚・胚盤胞)のグレードに
ついて|評価のポイントを解説
更新日時:2025.09.16
不妊治療の方法には、人工授精などの一般的な方法と、体外受精や顕微授精などの生殖補助医療があります。
体外受精や顕微授精では、排卵前に卵子を経腟の超音波下で採取し、
体外で精子と受精させ、できた受精卵(胚)を子宮内に戻します。
複数の受精卵(胚)が得られた場合、どの胚を胚移植するかは「胚のグレード(質)」で選別します。
胚のグレードは、胚の形(形態)で評価されます。
2〜8分割の胚を初期胚と呼び、採卵後5日後から着床前の胚を胚盤胞と言います。
初期胚は、分裂した割球の大きさとフラグメントの割合で評価します。
一方、胚盤胞は、内細胞塊(胎児になる部分)と栄養外胚葉(胎盤になる部分)の細胞数で、グレードを評価します。
良好な(グレードの高い)受精卵とは
「胚」とは受精卵のことを指し、胚の形(形態)で質を評価します。
良好な(グレードの高い)受精卵とは、形態が綺麗な胚のことです。
良好な受精卵
-
初期胚
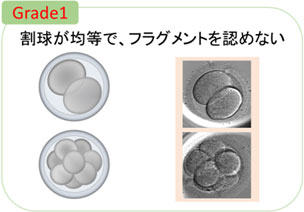
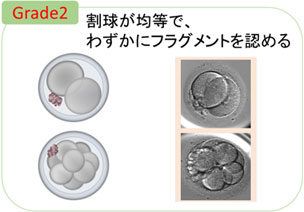
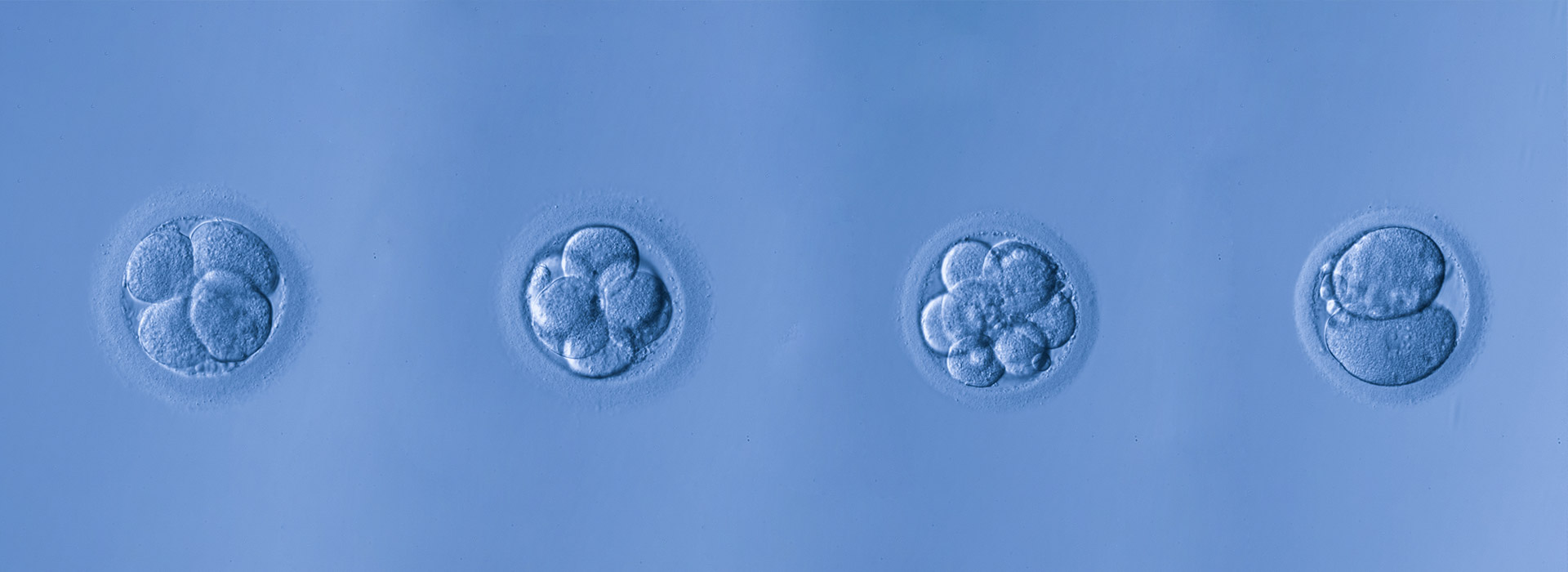
採卵後2〜3日目の胚を初期胚(分割期胚)と言います。
良好な初期胚は、分裂した割球の大きさが均一で、フラグメントがないまたは少ない胚です。
フラグメントとは、胚の中に存在する細胞質が分裂した断片のことです。 -
胚盤胞
5日目(採卵後5日後)から着床前の胚を胚盤胞(blastocyst)と言います。
胚盤胞は、内細胞塊(inner cell mass)、栄養外胚葉(trophoblast)と胞胚腔(blastocyst cavity)で構成され、70〜100個の細胞からできています。
内細胞塊は、身体のあらゆる細胞に分化します。
一方、栄養膜は胎盤や羊膜などの胚外組織に分化します。
良好な胚盤胞は、内細胞塊の細胞数が多く、栄養外胚葉の細胞数も多い胚盤胞です。
形態不良な受精卵
-
初期胚
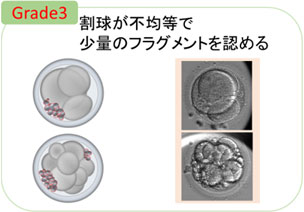
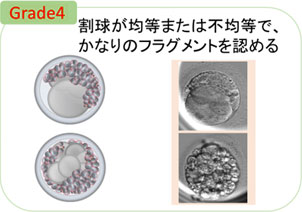
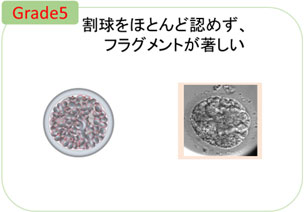
形態が不良な初期胚は、割球の大きさが異なり、フラグメントが多く存在する胚です。 -
胚盤胞
形態が不良な胚盤胞は、内細胞塊が小さくて細胞数が少ないうえ、栄養外胚葉の細胞も大きさが均一でなく、かつ細胞数も少ない胚盤胞です。
受精卵(初期胚・胚盤胞)のグレードの分類
初期胚のグレード
初期胚のグレードの評価には、ヴィーク分類を使用します。胚の質を示す初期胚のグレードは、1~5段階に分けられています。
グレードの数が低いほど、良好な胚です。
初期胚のグレードは、割球の形の均一さや、フラグメントの割合から判定します。
胚盤胞の発育段階
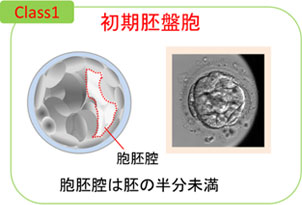
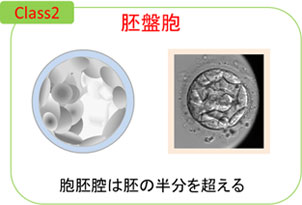
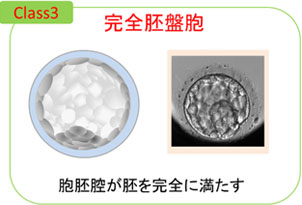
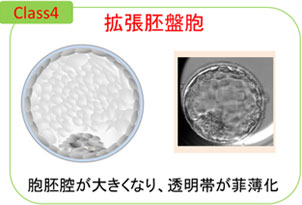
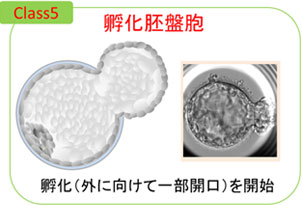
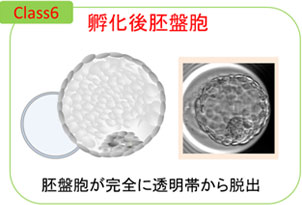
胚盤胞の発育段階は、胞胚腔の広がりの程度で、クラス1〜6に分類されます。
- クラス1 : 胞胚腔が全体の1/2以下の初期胚盤胞
- クラス2 : 胞胚腔が全体の1/2以上の胚盤胞
- クラス3 : 胞胚腔が全体に広がった胚盤胞
- クラス4 : 胞胚腔が拡大し透明帯が薄くなった拡張期胚盤胞
- クラス5 : 透明帯より栄養芽層の一部が抜けかかった胚盤胞
- クラス6 : 透明帯より完全に脱出した胚盤胞
内細胞塊の評価(胎児になる細胞塊)
A:密で細胞数が多い
B:疎らで細胞数が数個である
C:細胞数が非常に少ない
栄養外胚葉の評価(胎盤になる細胞塊)
A:密で細胞数が多い
B:疎らで細胞数が数個である
C:細胞数が非常に少ない
つまり「4AB」の胚盤胞とは、発育段階がクラス4(胞胚腔が拡大し、透明帯が薄くなった状態)の拡張期胚盤胞で、内細胞塊(胎児になる細胞塊)の評価は「A」=細胞が密に集まり数も多い、栄養外胚葉(胎盤になる細胞塊)の評価は「B」=細胞の密度は疎らで、数は数個程度である、ということです。

受精卵のグレードに注目して胚盤胞移植を検討する基準
体外受精や顕微授精を実施して、培養3日目にグレードの良い初期胚が3個以上ある場合は、初期胚移植より胚盤胞移植の妊娠率が高くなります。
培養3日目の胚の状態が良い
その理由は、胚盤胞の方が初期胚よりも着床率(妊娠率)が高いとされているためです。
胚盤胞移植のメリット
- 胚盤胞までしっかり成長した胚を胚移植できる
- 胚盤胞は、もともと子宮内に存在するタイミングと同じ段階なので、生理的に自然な形で移植できる
- 採卵後5日目になると子宮の収縮が少なくなり、着床しやすい環境になる(子宮の収縮が多いと着床率が低下する)
- 頸管粘液が減少するため、移植時に粘液を除去しやすくなり、妊娠率の向上が期待できる
胚盤胞移植のデメリット
- すべての胚が胚盤胞まで育たない可能性があるため、胚移植がキャンセルになることもある
良好な初期胚を移植しても着床しない
体外で胚盤胞まで発育が進むか確認した上で移植ができるからです。
タイムラプスによる胚の評価
体外受精や顕微授精でできた受精卵(胚)が複数個以上ある場合、どの胚を胚移植に使用するかは、妊娠率を大きく左右する重要な判断となります。
従来の胚観察方法
これまでは、胚の観察するたびに、培養器(インキュベーター)から取り出して顕微鏡で確認していました。胚への影響を最小限に抑えるため、観察のタイミングは「採卵日(0日目)」「1日目」「3日目」「5日目」と限られた回数にとどめられていました。
タイムラプスシステムの登場
近年では、カメラを内蔵した培養器が開発され、胚を培養器から外に取り出すことなく観察することができるようになりました。
このシステムを「タイムラプスシステム」と言います。
一定間隔で撮影した画像を連続再生して、動画のように見ることができる技術で、私たちのクリニックで導入している EmbryoScope+(Vitrolife社製) は、10分ごとに胚を自動撮影し、胚の成長データを蓄積します。
タイムラプスのメリット
- 胚を外に出さず観察できるため、外的ダメージを大幅に軽減
- 培養環境が一定に保たれ、胚へのストレスが少ない
- 分割の様子やスピードなど、詳細な発育情報が得られる
- 異常な分裂パターンの有無や、成長過程の正常さも確認可能
実際の効果
当院のデータでは、従来型の培養器での胚盤胞到達率は 48.8% だったのに対し、EmbryoScope+使用時は 60.0% に向上しています。
患者様へのサポート
さらに当院では、患者様ご自身の胚がどのように育ったかを動画でご覧いただきながらご説明しています。 視覚的に確認することで、ご自身の治療に対する理解と安心感を深めていただけます。
受付・診療時間
| 時間/曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
|
午前
午前8:30-12:00
午後
午後13:30-16:30 |
吉田 関本 巷岡 西川 杉山 | 吉田 関本 巷岡 西川 | 巷岡 西川 | 吉田 関本 巷岡 西川 米澤 | 関本 西川 | 吉田 関本 杉山 岩原 松浦 |
関連するコラム
-
30代女性の体外受精の
成功率|不妊に悩んだら早めの受診を女性の卵子は、お母さんのお腹の中にいるときにすべて作られています。例えば34歳の女性であれば、34年間貯蔵されていた卵子が排卵され…
-
卵子の寿命はどれくらい?
妊娠しやすいタイミングを測る方法卵子の寿命は排卵後24時間で、24時間以内に受精しないと、卵子は生殖能力を失ってしまいます。一方、精子の寿命は女性生殖器の中にいる…
-
凍結融解胚移植とは?
新鮮胚移植の違いと、凍結・融解の方法凍結した分割期胚または胚盤胞を融解して(溶かして)胚移植を行うことを「凍結融解胚移植」と呼びます。2022年の日本産科婦人科学会の…
-
胚盤胞移植とは?妊娠の確率を上げる
体外受精の基礎知識と流れ採卵後「5日後〜着床前」の胚(受精卵)を胚盤胞(はいばんほう)と呼びます。体外受精には様々なタイミングでの子宮移植がありますが、胚盤…
木場公園クリニックの特徴
木場公園クリニックは体外受精・顕微授精に特化したクリニックです。
少しでも安心して不妊治療を受けていただけるよう、
様々なトータルソリューションをご提案・ご提供いたします。