30代女性の体外受精の
成功率|不妊に悩んだら早めの受診を
更新日時:2021.01.14
例えば34歳の女性であれば、34年間貯蔵された卵子が排卵されているのです。
貯蔵されている期間が長くなると卵子の質が落ちるため、
女性の年齢ともに妊娠率、着床率、出産の確率は低下し、流産率は増加します。
体外受精を実施しても、30代後半では30代前半と比較して、成功率が低下します。
妊活の開始が早いほど、赤ちゃんを家に連れて帰れる確率が高くなります。
妊活をしても妊娠できなければ、是非、早めに不妊治療の医療機関を受診してください。
30代女性の体外受精の成功率とは
30代後半では、30代前半と比較して体外受精の成功率が低下します。
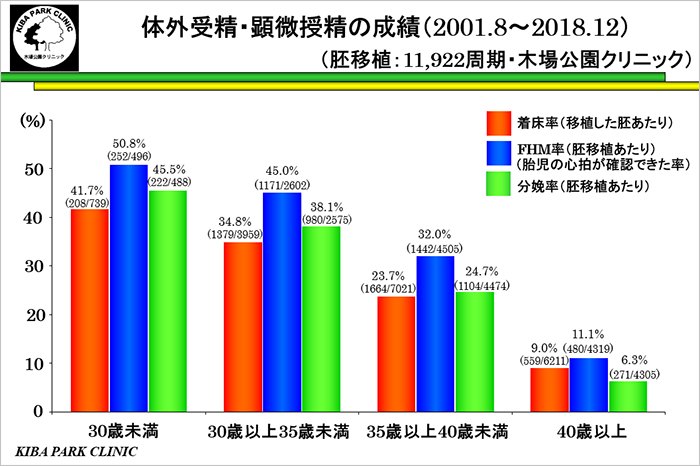
体外受精・顕微授精の年齢別の成功率
精子自身の自然の力で受精させて、受精卵を作ります。
一方、顕微授精は、ガラス製の針を使用して1匹の精子を卵子に注入して受精させて、受精卵を作ります。
胚(受精卵)を子宮に戻すことを胚移植と言います。
これは当院における年齢別の体外受精・顕微授精の成功率のグラフです。
採卵した周期の新鮮胚移植1回当たりの分娩率は、女性の年齢が30歳未満45.5%、30歳以上35歳未満38.1%、
35歳以上40歳未満24.7%、40歳以上6.3%です。
女性の年齢とともに確率は低下します。
30代後半では、30代前半と比較して分娩率(成功率)が低下しています。
凍結融解胚盤胞移植の年齢別の成功率
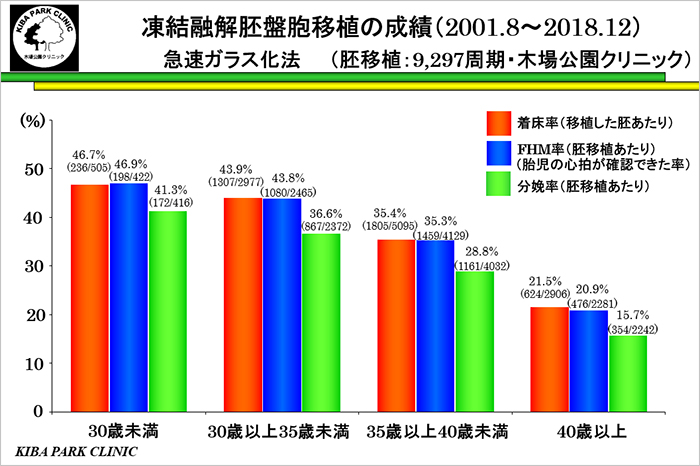
胚盤胞移植には採卵周期に胚移植を行う新鮮胚盤胞移植と一度胚を凍結・融解して胚移植を行う凍結融解胚盤胞移植があります。
これは当院における凍結融解胚盤胞移植の成功率のグラフです。
凍結融解胚盤胞移植1回当たりの年齢別の分娩率は、女性の年齢が30歳未満41.3%、30歳以上35歳未満36.6%、
35歳以上40歳未満28.8%、40歳以上15.7%です。
女性の年齢とともに確率は低下します。
30代後半では、30代前半と比較して分娩率(成功率)が低下しています。
体外受精の成功率の高い時期に採卵を行う重要性
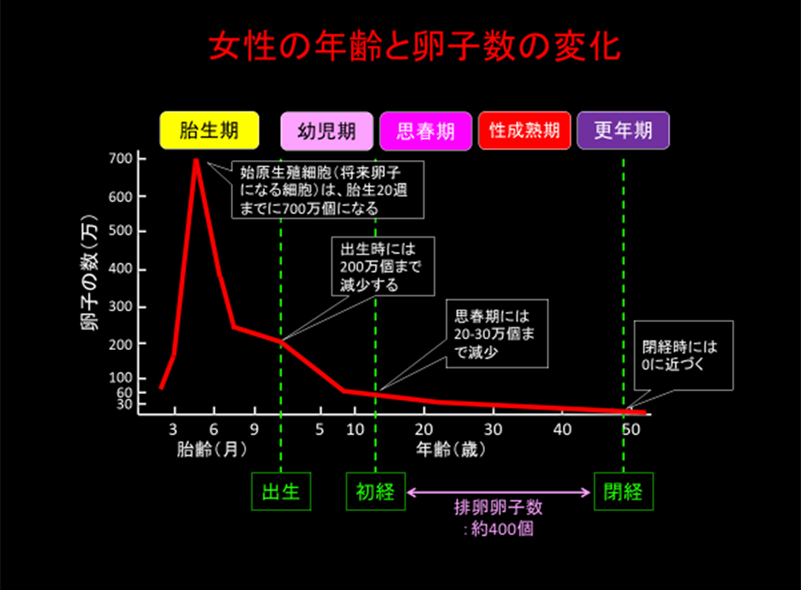
胎生の20週で、将来卵子になる細胞である始原生殖細胞は700万個ありますが、赤ちゃんとして生まれてくる出生時には200万個まで減少、月経が開始する思春期には20万個まで減少します。
女性が一生で排卵させることができる卵子の数は約400個です。
20歳の女性であれば、20年間貯蔵された卵子が排卵されます。
34歳の女性であれば、34年間貯蔵された卵子が排卵されます。
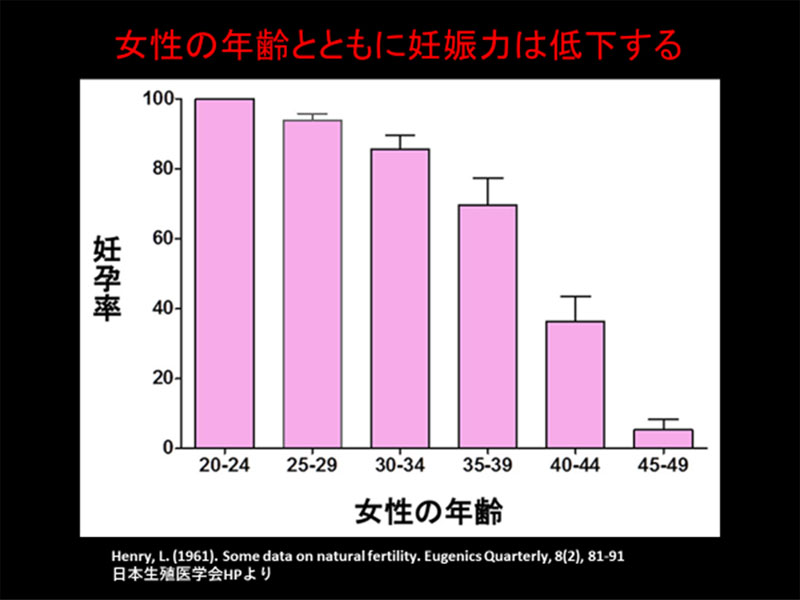
女性の年齢とともに妊娠力(着床率)が低下するのがよくわかると思います。
妊娠力=卵巣力+子宮力ですが、女性の年齢とともに妊娠力が低下する主原因は、
卵子の染色体異常の発生頻度が年齢とともに増加するためです。
不妊治療は、赤ちゃんが欲しいと思ったら、即行動です。
30代後半に入ると、卵子の質が低下する場合があるため、少しでも若いうちに採卵を行い、
体外受精を行うことで成功率を高めることができます。
また、余剰の凍結胚があるときは、二人目の妊娠に使用することもできます。
質の良い卵子を採取できると、一度の採卵で妊娠する確率(着床率)も高いため、35歳までに1年以上自然妊娠しない場合は、
体外受精を行うことを検討すると良い場合もあります。
早い時期に相談すると、実施できる治療法も多いため、不妊が心配される時は、まず不妊治療のクリニックに相談に是非行ってください。
不妊治療で行われる生殖補助医療(ART)の種類
ARTは、Assisted Reproductive Technology(高度生殖補助技術)の略で、体外受精と顕微授精などがあります。
体外受精
IVF (In Vitro Fertilization)とも呼ばれます。
顕微授精(ICSI)
精子の数が非常に少ないまたは精子の運動率がすごく低い重度の男性不妊症の精子でも、卵子に受精をさせることができます。
「不妊治療は即行動」
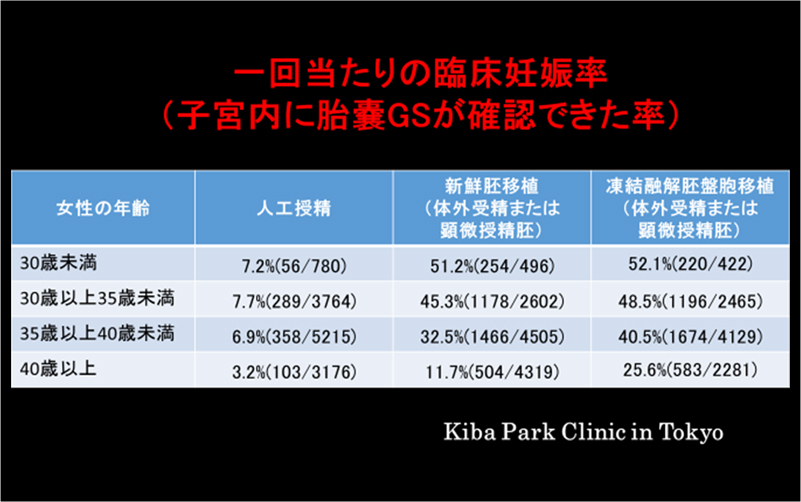
この表は、当院における人工授精と体外受精の成績の比較です。
人工授精は、排卵日付近に調整した運動精子を子宮腔内に注入する不妊治療です。
女性の年齢が30代前半では、1回当たりの子宮内に胎嚢が見える臨床妊娠率は、人工授精では7.7%、体外受精または顕微授精の新鮮胚移植では45.3%、凍結融解胚盤胞移植では48.5%でした。
女性の年齢が30代後半になると、1回当たりの臨床妊娠率は、人工授精では6.9%、体外受精または顕微授精の新鮮胚移植では32.5%、凍結融解胚盤胞移植では40.5%でした。
女性の年齢とともに体外受精を行っても、成功率が低下するため、赤ちゃんを欲しいと思ったら即、不妊治療のクリニックを躊躇なく受診してください。
何人赤ちゃんが欲しいかをカップルで考えることを、ファミリープランニングと言います。
2人、3人と赤ちゃんを希望している場合には、若いうちに体外受精を行って、胚を複数個凍結しておけば、二人目以降の赤ちゃんを希望する時に使用することもできます。
カップルでよく相談して、不妊症の治療の方針を決定してください。
受付・診療時間
| 時間/曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
|
午前
午前8:30-12:00
午後
午後13:30-16:30 |
吉田 関本 巷岡 西川 杉山 | 吉田 関本 巷岡 西川 | 巷岡 西川 | 吉田 関本 巷岡 西川 米澤 | 関本 西川 | 吉田 関本 杉山 岩原 松浦 |
関連するコラム
-
受精卵(胚・胚盤胞)のグレードに
ついて|評価のポイントを解説不妊症の検査をした後に、どのような不妊治療の方法を行うかを決定します。不妊治療の方法には、人工授精などの一般の不妊治療と体外受精や…
-
卵子の寿命はどれくらい?
妊娠しやすいタイミングを測る方法卵子の寿命は排卵後24時間で、24時間以内に受精しないと、卵子は死んでしまします。一方、精子の寿命は女性生殖器の中にいると、約3日…
-
凍結融解胚移植とは?
新鮮胚移植の違いと、凍結・融解の方法凍結した分割期胚または胚盤胞を融解して胚移植を行うことを凍結融解胚移植と言います。2017年の日本産科婦人科学会の不妊治療のデータ…
-
胚盤胞移植とは?妊娠の確率を上げる
体外受精の基礎知識と流れ採卵後5日後から着床前の胚を胚盤胞と言います。胚盤胞移植の利点としては、確実に胚盤胞まで成長した胚を胚移植できる胚盤胞は生理的…
木場公園クリニックの特徴
木場公園クリニックは体外受精・顕微授精に特化したクリニックです。
少しでも安心して不妊治療を受けていただけるよう、
様々なトータルソリューションをご提案・ご提供いたします。