凍結融解胚移植とは?
新鮮胚移植の違いと、凍結・融解の方法
更新日時:2025.07.04

2022年の日本産科婦人科学会の不妊治療のデータを見ると、体外受精または顕微授精などのARTで分娩した出生児の約94%は凍結融解胚移植児、約6%は新鮮胚移植児です。
凍結融解過程の温度変化は、胚にストレスを与えますが、採卵周期の子宮内膜の状態が悪い場合では、妊娠率は採卵周期に胚移植を実施する新鮮胚移植よりも、凍結融解胚移植の方が高くなります。
凍結融解胚移植とは?
凍結した分割期胚または胚盤胞を融解して胚移植を行うことを「凍結融解胚移植」と呼びます(短縮して「凍結胚移植」と呼ぶ場合もあります)。
凍結融解胚移植の基礎知識
分割期胚または胚盤胞まで培養した胚を凍結して、液体窒素のタンクの中で保存します。
液体窒素の温度は、-196℃と家庭用の冷凍庫と比較して超低温で、細胞は代謝を止めているため、胚の質が劣化することはほとんどありません。
凍結した分割期胚または胚盤胞を融解して(溶かして)移植をします。
凍結・融解の過程で胚がダメージを受けて、使用できなくなる可能性が1個の胚について約3%あります。
胚移植には採卵周期に胚移植を実施する「新鮮胚移植」もありますが、近年日本では凍結融解胚移植が主流になっています。
2022年の日本産科婦人科学会のデータを見ると、体外受精または顕微授精などのARTで分娩した出生児の6.5%は新鮮胚移植児、93.5%は凍結融解胚移植児です。
凍結融解胚移植の対象
2)採卵数が多く、卵巣過剰刺激症候群(OHSS)の発生が予測されるとき
3)クロミッド周期などで子宮内膜が薄いとき
凍結融解胚移植のメリット
凍結融解胚移植の方が、採卵周期に胚移植を行う新鮮胚移植より妊娠率が高い。
新鮮胚移植よりも妊娠率が高い
「新鮮胚移植」と比べて「凍結融解胚移植」の着床率が良くなる理由として、以下の三点が考えらます。
- 卵巣刺激法に「高刺激」を選択した場合は、エストラジオール(卵胞ホルモン)の値が、自然排卵と比べて高くなり、黄体ホルモン(プロゲステロン)の上りも早くなるため、子宮内膜の成熟が早くなり妊娠率(着床率)が低下する。
- クロミッドを使用した卵巣刺激では、副作用で子宮内膜が薄くなっている場合がある。
- 採卵を胚移植の直前に実施していないために、胚移植時の子宮収縮が少ない、頸管粘液の量が少ないため、妊娠率(着床率)が高くなる。
凍結融解胚移植では「子宮環境を整えてから胚移植を行える」という利点があります。
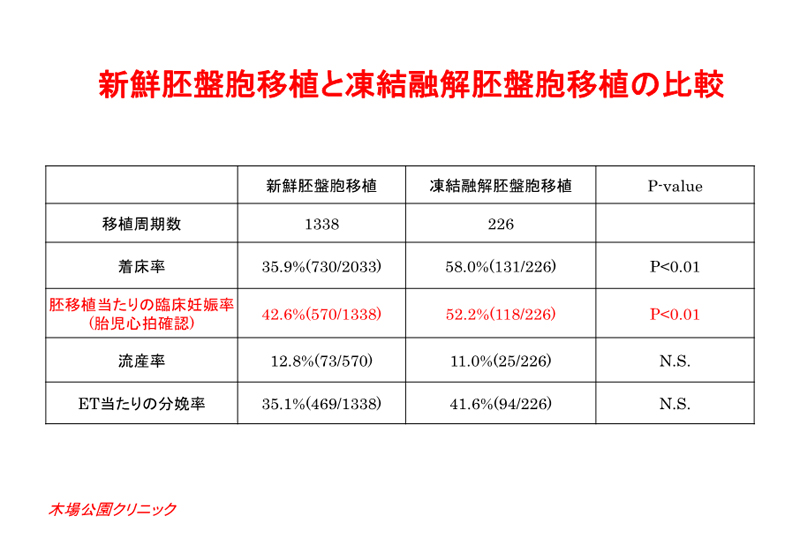
「高刺激法を行なった採卵周期にその周期のトップの胚盤胞を新鮮胚移植した時」と「採卵とは別周期に子宮内膜を作成して、トップの胚盤胞を融解胚移植した時」
の成績の比較です。
胚移植あたりの臨床妊娠率(胎児心拍確認率)は、新鮮胚移植42.6%、凍結融解胚移植52.2%で、新鮮胚移植と比べると凍結融解胚移植で有意に高い結果でした。
卵巣過剰刺激症候群(OHSS)の重症化を防ぐことができる
卵巣刺激法に、ロング法やアンタゴニスト法などの高刺激法を選択した時には、排卵誘発剤に卵巣が過剰に反応して、卵巣過剰刺激症候群(OHSS)になることがあります。
中程度以上の卵巣過剰刺激症候群(OHSS)を発症している方、発症する可能性がある方には、妊娠が成立するとOHSSの症状が悪化するため、凍結融解胚移植が行われます。
良好な余剰胚を保存できる
2018年に日本産科婦人科学会からでた「生殖補助医療における多胎妊娠防止に関する見解」では、移植する胚は原則として単一とする、ただし、35歳以上の女性、または2回以上続けて妊娠不成立であった女性などについては、2胚移植を許容するとなっているため、新鮮胚移植を行った後に、良好な胚がある場合は、凍結しておくことができる。
また、再度挑戦するときに、新たに採卵せずに済むという利点があります。体外受精では採卵が経済的・時間的・精神的にも最大の負担の1つですから、採卵回数を減らすことができるのは患者さんにとって大きなメリットでしょう。
胚の凍結・融解の方法
胚の凍結法には、緩慢凍結法と超急速ガラス化法がありますが、現在主に行われている凍結法は超急速ガラス化法です。
胚の凍結の方法
-
緩慢凍結法
凍結にはプログラムフリーザーと呼ぶ毎分少しずつ温度を下げることができる器械を使用します。
胚を凍結保護剤に平衡化するまでつけます。
胚の温度を、プログラムフリーザーを使用して徐々に低下させて、−7℃付近で植氷(強制的に細胞外に氷晶形成)を行います。
その後もプログラムフリーザーで−30℃まで徐々に温度を低下させて、-196℃の液体窒素に浸けて凍結します。
融解するときは30℃のお湯で急速に融解し、凍結保護剤を徐々に薄めます。 -
超急速ガラス化法(Ultra Rapid Vitrification法)
胚に凍結保護剤を浸透させた後、ガラス化液に胚を入れて、細胞内の水をぬきます。
この状態の胚は、凍結しても氷晶が形成されることはありません。
胚を凍結保管するためのデバイスの上にごく少量のガラス化液とともにのせて、プログラムフリーザーは使用せず、-196℃の液体窒素に直接投入して瞬時に胚を凍結します。 超急速に温度を下げることができるため、胚のダメージが非常に少なくなります。
胚が保管されているデバイスを液体窒素から37℃の融解液に瞬時につけて胚を融解します。
木場公園クリニックの凍結融解胚盤胞移植の特徴
タイムラプスで胚盤胞を観察して、最適な時期に「超急速ガラス化法」を使用して胚盤胞を凍結しています。胚盤胞を融解後、透明帯開口法を実施して、胚移植までの回復培養をします。
凍結融解胚移植の方法
胚をタイムラプスで5日目または6日目まで培養し、良好な胚盤胞を最適な時期に超急速ガラス化法を使用して1個1個大切に凍結しています。
凍結融解の過程により、胚の周りにある透明帯が硬化して妊娠率が低下するため、胚盤胞を融解直後にレーザーを使用して透明帯開口法を行います。
透明帯開口法を実施後、胚盤胞では胚移植まで回復培養を行います。
胚移植に使用する胚盤胞の写真を医師から患者さまにお示しして、移植胚の説明を行います。
凍結融解胚移植で最適な子宮内膜を作成する方法には、
・ホルモン補充周期(ホルモンを補充して人工的に子宮内膜を作成する)と
・自然周期(患者さん自身の排卵を利用して子宮内膜を作成する)とがありますが、
当院のデータでホルモン補充周期が自然周期と比較して妊娠率が高い傾向にあったので、当院では、融解胚移植を実施するときの子宮内膜作成法の第一選択は、「ホルモン補充周期」としています。
凍結融解胚盤胞移植の成功率(当院)
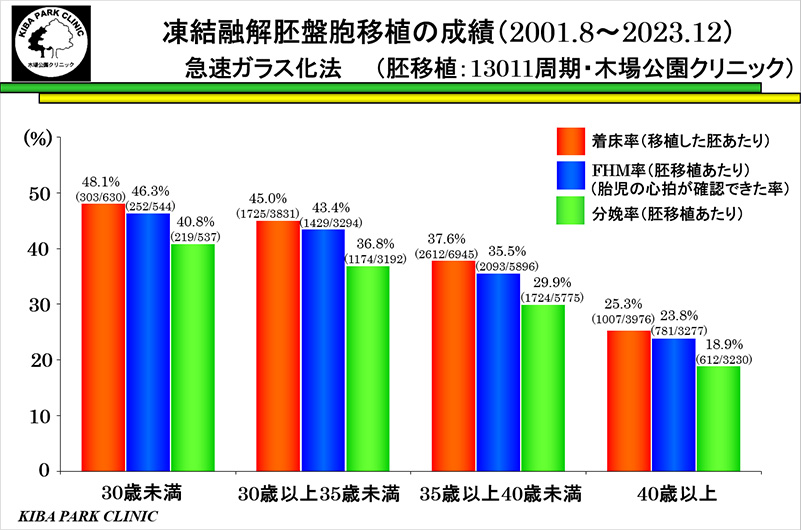
東京の木場公園クリニックで実施した超急速ガラス化法による凍結融解胚盤胞移植の成績(2001.8~2023.12)を見ると、最も重要な胚移植当たりの分娩率(1回凍結融解胚盤胞移植を実施して家に赤ちゃんを連れて帰った率)は、妻の年齢が30歳未満では45.0%、30歳以上35歳未満では36.8%、35歳以上40歳未満では29.9%、40歳以上では18.9%でした。
凍結融解胚盤胞移植に対する私の考え
最後に、凍結融解胚盤胞移植に対する私の考えを話したいと思います。
2022年の日本産科婦人科学会の不妊治療のデータを見ると、体外受精または顕微授精などのARTで分娩した出生児の約94%は凍結融解胚移植児、約6%は新鮮胚移植児です。
妊娠率は採卵周期に胚移植を実施する新鮮胚移植より凍結融解胚移植で高くなるため、
近年日本では凍結融解胚移植が主流となっています。
確かに、当院でも凍結融解胚盤胞移植は妊娠率が高いため看板の不妊治療法です。
しかし、凍結(37℃→-196℃)と融解(-196℃→37℃)の過程は胚にはストレスを与えることになります。
凍結・融解の過程で胚がダメージを受けて、使用できなくなる可能性が1個の胚について約3%あります。
また、胚移植を実施できるのが遅くなるという欠点もあります。
採卵周期に新鮮胚移植を実施しないで、全胚凍結をすれば、来院の回数が多くなり、治療にかかる費用も高くなります。
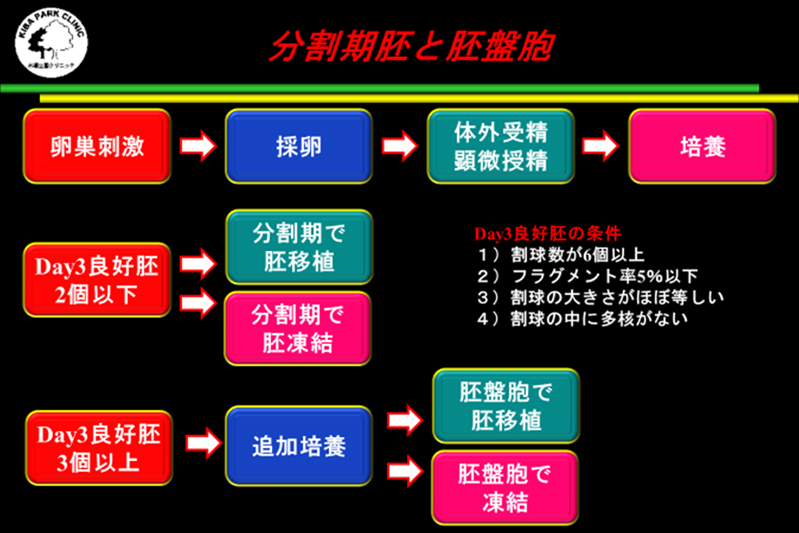
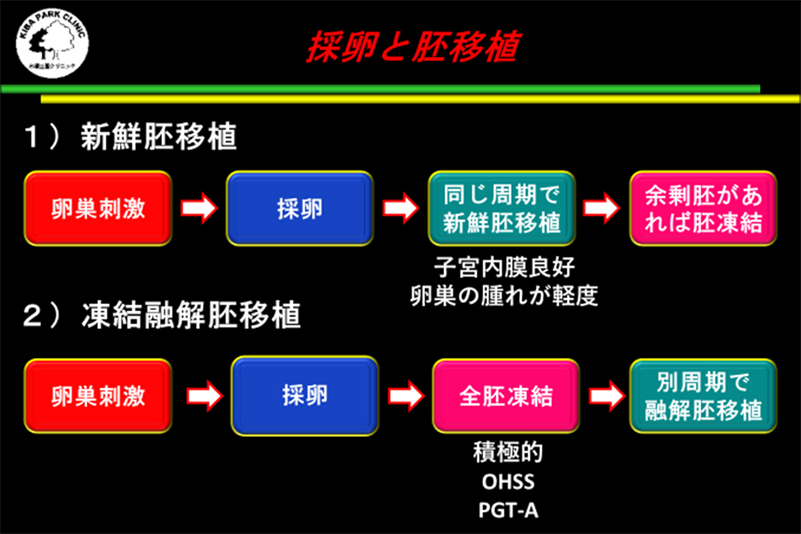
卵巣刺激法の種類、ホルモンの状況、胚の状態、ART治療歴をよく考慮して、初期胚(分割期胚)で新鮮胚移植または凍結融解胚移植、胚盤胞で新鮮胚移植または凍結融解胚移植を決定する必要があります。
例えば、卵巣の機能がいい方のレトロゾールとごく少量のFSHを使用した中刺激法では、新鮮胚移植でも凍結融解胚移植とほぼ同等の妊娠率を出すことができます。
ご夫婦でよく医師と相談して治療の方針を決定してください。
受付・診療時間
| 時間/曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
|
午前
午前8:30-12:00
午後
午後13:30-16:30 |
吉田 関本 巷岡 西川 杉山 | 吉田 関本 巷岡 西川 | 巷岡 西川 | 吉田 関本 巷岡 西川 米澤 | 関本 西川 | 吉田 関本 杉山 岩原 松浦 |
関連するコラム
-
胚盤胞移植とは?妊娠の確率を上げる
体外受精の基礎知識と流れ採卵後「5日後〜着床前」の胚(受精卵)を胚盤胞(はいばんほう)と呼びます。体外受精には様々なタイミングでの子宮移植がありますが、胚盤…
-
体外受精の成功率|妊娠しやすい
状態へ導く6つのポイントとは?体外受精(IVF)や顕微授精(ICSI)など、人の手を介して行われる高度な不妊治療のことを、「ART(高度生殖補助医療)」と言います…
-
不妊治療の種類|使用する
薬剤、リスク、費用をわかりやすく解説妊娠を望む健康な男女が避妊をしないで、1年間性交をしても妊娠が成立しないことを不妊症と言います。現在日本では約5.5組に1組が不妊…
-
生殖補助医療(ART)の意味と
基本的な考え方|治療の種類を解説生殖補助医療(ART)とは、体外受精や顕微授精など、高度に人の手がかかった不妊治療のことです。体外受精は1978年にイギリスで初め…
木場公園クリニックの特徴
木場公園クリニックは体外受精・顕微授精に特化したクリニックです。
少しでも安心して不妊治療を受けていただけるよう、
様々なトータルソリューションをご提案・ご提供いたします。