不妊治療の種類|使用する
薬剤、リスク、費用をわかりやすく解説
更新日時:2021.01.14
現在日本では約5.5組に1組が不妊症です。
不妊症の原因は、女性のみが41%、男性のみが24%、男女ともにありが24%、原因不明が11%です。
不妊症の基本検査を行った後、不妊症の治療に入ります。
不妊治療には、人工授精を含めた一般不妊治療と高度生殖医療である
体外受精や顕微授精などの生殖補助医療(ART)があります。
不妊治療の種類
不妊治療には、人工授精を含めた一般不妊治療と高度生殖医療である体外受精や顕微授精などの生殖補助医療(ART)があります。
一般不妊治療
-
タイミング法
タイミング法とは、経腟超音波検査、ホルモン検査などから排卵日を予測して、妊娠の可能性が高い時期に性交渉を持つ方法です。
-
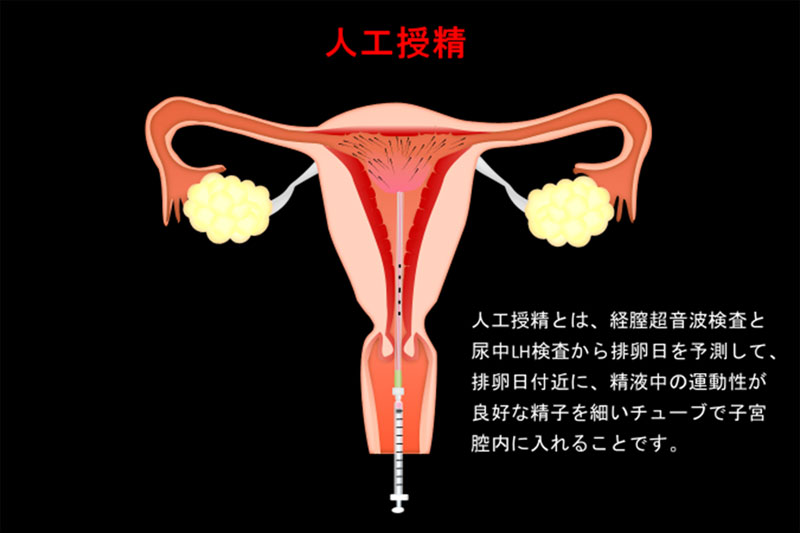
人工授精
人工授精とは、経膣超音波検査と尿中LH検査から排卵日を予測して、排卵日付近に、精液中の運動性が良好な精子を細いチューブで子宮腔内に入れることです。
タイミング法で妊娠しなかった際に行われることが多いです。 -
ホルモン療法
ホルモン療法とは、ホルモン剤を使用して、妊娠しやすい体へ導く方法です。
ホルモン療法には、排卵誘発と黄体補充があります。
排卵誘発は、排卵障害などのときに行われますが、排卵していても妊娠率を上げるために使用することもあります。
排卵誘発剤には、内服薬と注射があります。
排卵誘発剤の注射を使用すると、卵巣過剰刺激症候群(OHSS)などの副作用が起こるおそれがあります。
また、多胎妊娠になる可能性も高くなります。
黄体機能不全による着床障害を治療する目的で黄体補充を実施しますが、黄体機能不全がない場合でも妊娠率を上げるために使用することもあります。
生殖補助医療(ART)
-
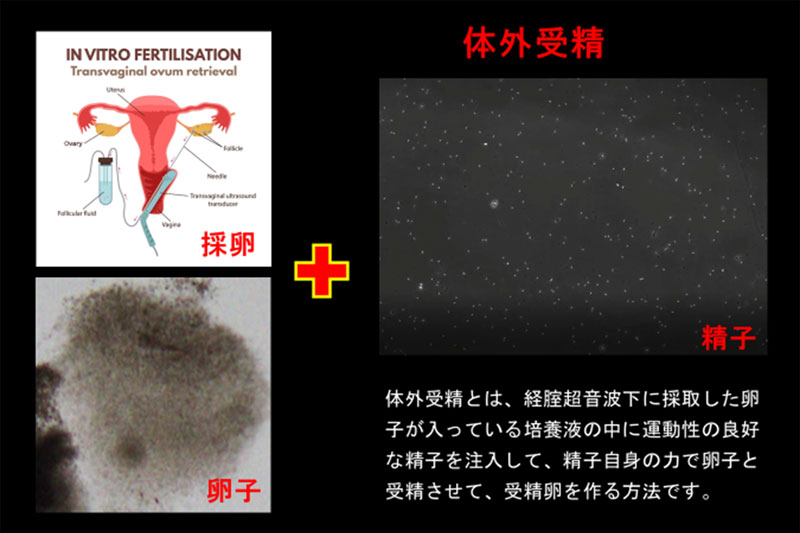
体外受精
体外受精とは、経腟超音波下に採取した卵子が入っている培養液の中に運動性の良好な精子を注入して、精子自身の力で卵子と受精させて、受精卵を作る方法です。
体外で培養してできた胚(受精卵)を子宮へ戻して、子宮内膜に着床させます。 -
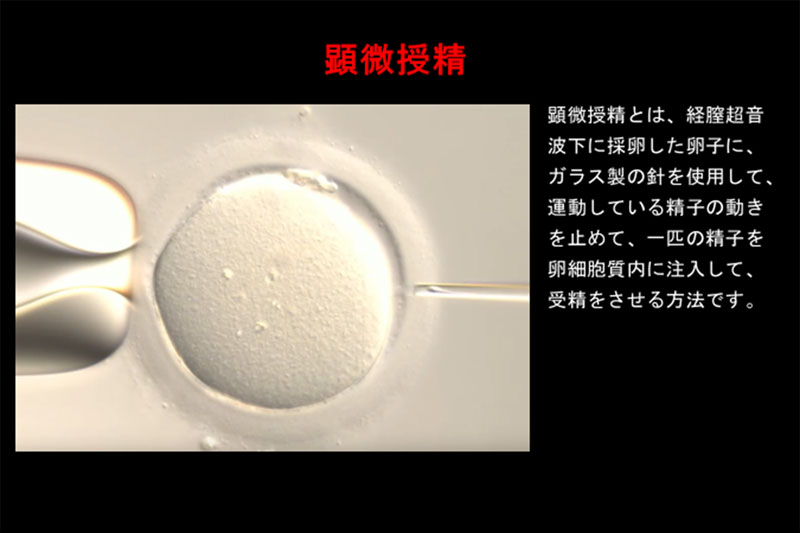
顕微授精(ICSI)
顕微授精(ICSI)とは、経膣超音波下に採卵した卵子に、ガラス製の針を使用して、運動している精子の動きを止めて、一匹の精子を卵細胞質内に注入して、受精をさせる方法です。 精液の中から動きの良い精子を選ぶことで、受精、妊娠の可能性を高めます。 体外で培養してできた胚(受精卵)を子宮へ戻して、子宮内膜に着床させます。 胚を子宮腔に戻すことを胚移植と呼びますが、胚移植は採卵後2日目または3日目の分割期胚を戻す場合と採卵後5日目または6日目の胚盤胞を戻す場合があります。 また、一度胚を凍結して、子宮内膜の調整をして、胚を融解して胚移植する時もあります。
不妊治療で用いられるホルモン剤・薬の種類
排卵誘発剤
排卵誘発剤を使用する目的は、排卵障害があるときに排卵をおこさせる場合と排卵があっても質のいい卵子を排卵させて妊娠率を高める場合があります。排卵誘発剤には、脳に働きかけるマイルドな効き目の飲み薬と卵巣に直接作用する注射があります。
代表的な排卵誘発剤の飲み薬には、クロミッド(クロミフェン製剤)とセキソビット(シクロフェニル製剤)があります。
アロマターゼ活性阻害薬(フェマーラ)は、閉経後の乳がん治療薬として開発されましたが、その作用(アロマターゼ活性阻害)には卵胞を成長させる効果があり、不妊治療に使用することができます。
クロミッドとは異なり、頚管粘液の分泌低下や子宮内膜が薄くなる副作用がなく、多嚢胞性卵巣症候群(PCOS)にも有効ですが、排卵誘発剤ではないので、保険適応はされていません。
排卵誘発剤の注射は、脳にある下垂体から分泌されている、FSH(卵胞刺激ホルモン)とLH(黄体形成ホルモン)を、注射薬として使用して、卵巣に直接作用させて卵胞の発育を促します。
排卵誘発剤の注射には、FSH単独のFSH製剤とFSHとLHを含んでいるhMG製剤があります。
排卵誘発剤の注射は、排卵障害がない方では、主に体外受精や顕微授精の卵巣刺激の時に使用します。
hCG製剤
排卵前に、LH(黄体形成ホルモン)が急上昇することをLHサージと言いますが、LH(黄体形成ホルモン)に近い働きをするのが、hCG製剤です。卵胞が成長したところで、hCG製剤を使用して排卵を促します。
hCG製剤が投与されると卵胞内の卵子は最終段階の成熟過程に入ります。
投与約40時間後に、排卵がおこりますが、体外受精や顕微授精では排卵直前に採卵をして卵子を採取します。
卵胞ホルモン剤
卵胞ホルモン(エストロゲン)の分泌が不足している際に用いられる卵胞ホルモン剤には、飲み薬、貼り薬、塗布薬などがあります。黄体ホルモン剤
受精卵の着床や、妊娠の継続のために、黄体ホルモンの分泌が不十分なときに補充として使用します。黄体ホルモン剤には、飲み薬、注射剤、膣座薬などがあります。
GnRH製剤
GnRH製剤には、GnRHアゴニストとGnRHアンタゴニストがあります。GnRHアゴニストには、注射薬と点鼻薬がありますが、本来は子宮内膜症の治療に使用する薬です。
点鼻薬のGnRHアゴニストは数回の使用では、LHとFSHが急上昇するため、LHサージを引き起こす目的で使用できます。
hCG製剤の代わりとして使用できますが、効き目が悪い時もあります。
GnRHアゴニストは3日間以上長期間使用すると、逆にLHサージを抑制します。
体外受精や顕微授精で採卵の目的で育てた卵子が採卵前に排卵しないように排卵を止めることができます。
GnRHアンタゴニストは、即効性でLHサージを抑制する注射薬です。
高プロラクチン血症治療薬
下垂体から分泌されているプロラクチン(乳汁分泌ホルモン)が大量に出ていると、不妊症の原因になります。プロラクチンを下げるために、カバサールなどの高プロラクチン血症治療薬を使用します。
不妊治療の種類別の費用
不妊治療には、タイミング法、人工授精、体外受精、顕微授精がありますが、治療法のよって治療にかかる費用は大きく違います。
タイミング法(一周期当たりの目安の来院回数、1~4回)
費用 約2万円+消費税
人工授精(一周期当たりの目安の来院回数、2~5回)
費用 約5万円+消費税
体外受精または顕微授精(ICSI)に使用する卵巣刺激法
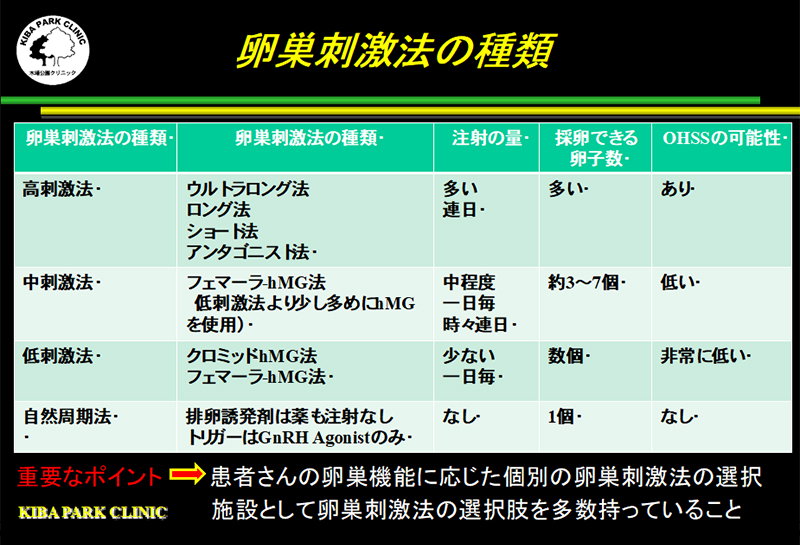
卵巣刺激法には、高刺激法、中刺激法、低刺激法、自然周期法があります。
卵巣の機能がいい場合は、どの方法でも選択できますが、卵巣の機能が悪い場合は、低刺激法または自然周期法しか選択できません。
卵巣刺激にかかる費用は、卵巣刺激法の種類によって大きく違います。
体外受精(一周期当たりの目安の来院回数、6~12回)
費用 35万円+消費税
(注意:生殖補助医療前検査、超音波検査、ホルモン検査、排卵誘発剤の注射などの卵巣刺激代、黄体補充などは費用が別にかかります)顕微授精(ICSI)(一周期当たりの目安の来院回数、6~12回)
費用 45万円+消費税
(注意:生殖補助医療前検査、超音波検査、ホルモン検査、排卵誘発剤の注射などの卵巣刺激代、黄体補充などは費用が別にかかります)「妊娠率を1%でも上げるための当院での取り組み」
人工授精
人工授精では、密度勾配液による遠心分離法ではなく、精子の頭部の核にフレンドリーな運動精子選別装置MIGLISを使用して運動精子を回収しています。
体外受精や顕微授精では、以下の取り組みを行っています。
生殖補助技術(ART)
-
抗酸化剤入りの培養液
酸化ストレスに曝された精子は、運動率が低下して、精子頭部のDNAが損傷されます。
当院では、調整中の精子や精液調整後の精子を酸化ストレスから守るために、抗酸化剤入りの培養液Gx-Series™を使用して精子処理を行っています。 -
培養に使用している培養液
胚盤胞まで培養する培養液には、前期培養用(前核期胚から8細胞期胚まで)と後期培養用(8細胞期胚から胚盤胞まで)の2種類の培養液を使用する逐次培養液(sequential medium)と前核期胚から胚盤胞まで同じ組成の1種類の培養液を使用するsingle mediumがあります。
sequential mediumは、8細胞期胚を境に胚が必要な栄養素が大きく異なるため、培養液の組成を前期培養用と後期培養用で変更しているのが特徴です。
前期用培養液は分泌期の卵管液の組成を基準に作成され、後期用培養液は子宮腔液の組成をもとに作成されています。
single mediumでは、ある程度の濃度の栄養素があらかじめ培養液に含まれていて、胚が必要な栄養素を選択して取り込むように設計されています。
当院ではsequential mediumとsingle mediumの成績を比較したところ、sequential mediumの成績が良かったため、胚にとって最適なsequential mediumで患者様の大切な胚を培養しています。 -
タイムラプスシステムで胚の状態を常時チェックする
従来は胚の観察は、その都度培養器(インキュベーター)から胚を取り出して顕微鏡下で行われていました。
当院が採用しているEmbryoScope+(タイムラプスシステム)では、培養器の中にカメラが内蔵されているため、胚を外に取り出さなくても10分毎に器械が胚を撮影してデータが蓄積されます。
タイムラプスシステムでは得られる胚の情報量が多くなるだけではなく、胚を培養する環境が一定となるため、良好な胚盤胞が得られる確率が増加(48.8%⇒60.0%)します。 -
胚移植専用の培養液を胚移植に使用する
当院では、胚移植には高濃度のヒアルロン酸が添加されている胚移植専用の培養液であるEmbryoGlue®を使用しています。
世界で唯一有効性が報告されている移植用培養液で、生産率を約10%程度高めると報告されています。 -
胚移植に柔らかいカテーテルを使用する
子宮の筋肉は平滑筋でできているため、強く刺激を与えると子宮が収縮して妊娠率が低下します。
胚移植のこつは、頸管粘液をよく除去して、子宮を収縮させないように、柔らかいカテーテルを使用して、集中して胚をそっと子宮に戻すことです。
受付・診療時間
| 時間/曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
|
午前
午前8:30-12:00
午後
午後13:30-16:30 |
吉田 関本 巷岡 西川 杉山 | 吉田 関本 巷岡 西川 | 巷岡 西川 | 吉田 関本 巷岡 西川 米澤 | 関本 西川 | 吉田 関本 杉山 岩原 松浦 |
関連するコラム
-
体外受精について知っておきたい
基礎知識〜受精方法の種類と流れ体外受精は、体外に卵子と精子を取り出し、培養液の中で精子が自力で卵子に受精するのを促し、その受精卵(胚)を子宮に戻す技術です。19…
-
顕微授精(ICSI)のリスクと
木場公園クリニックの取り組み顕微授精は、1992年にベルギーのPalermo博士によって報告された方法で、ガラス製の針を使用して一匹の精子を卵子に直接注入する…
-
卵巣刺激法の種類と内容|体外受精の
成功率を上げるために重要なこと体外受精や顕微授精(ART)において、適切な卵巣刺激法の選択は成功率を大きく左右する重要なポイントです。これは、経験がある不妊治療…
-
生殖補助医療(ART)の意味と
基本的な考え方|治療の種類を解説生殖補助医療(ART)とは、体外受精や顕微授精など、高度に人の手がかかった不妊治療のことです。体外受精は1978年にイギリスで初め…
木場公園クリニックの特徴
木場公園クリニックは体外受精・顕微授精に特化したクリニックです。
少しでも安心して不妊治療を受けていただけるよう、
様々なトータルソリューションをご提案・ご提供いたします。