顕微授精(ICSI)のリスクと
木場公園クリニックの取り組み
更新日時:2025.08.20
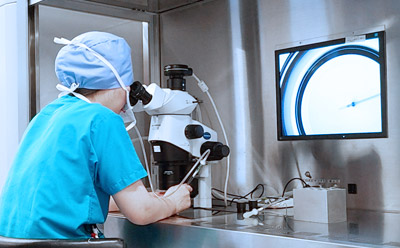
ガラス製の針を使用して一匹の精子を卵子に直接注入する生殖補助医療(ART)の一つです。
この技術により、精子数が非常に少ない場合や、精子の運動率が極めて低い重度の男性不妊症の患者様でも、
父親になる可能性が広がりました。
また、精液中に精子がいない無精子症でも、精巣から手術で精子を採取できれば、顕微授精による不妊治療が可能です。
顕微授精(ICSI)の流れ
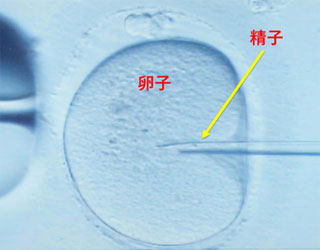
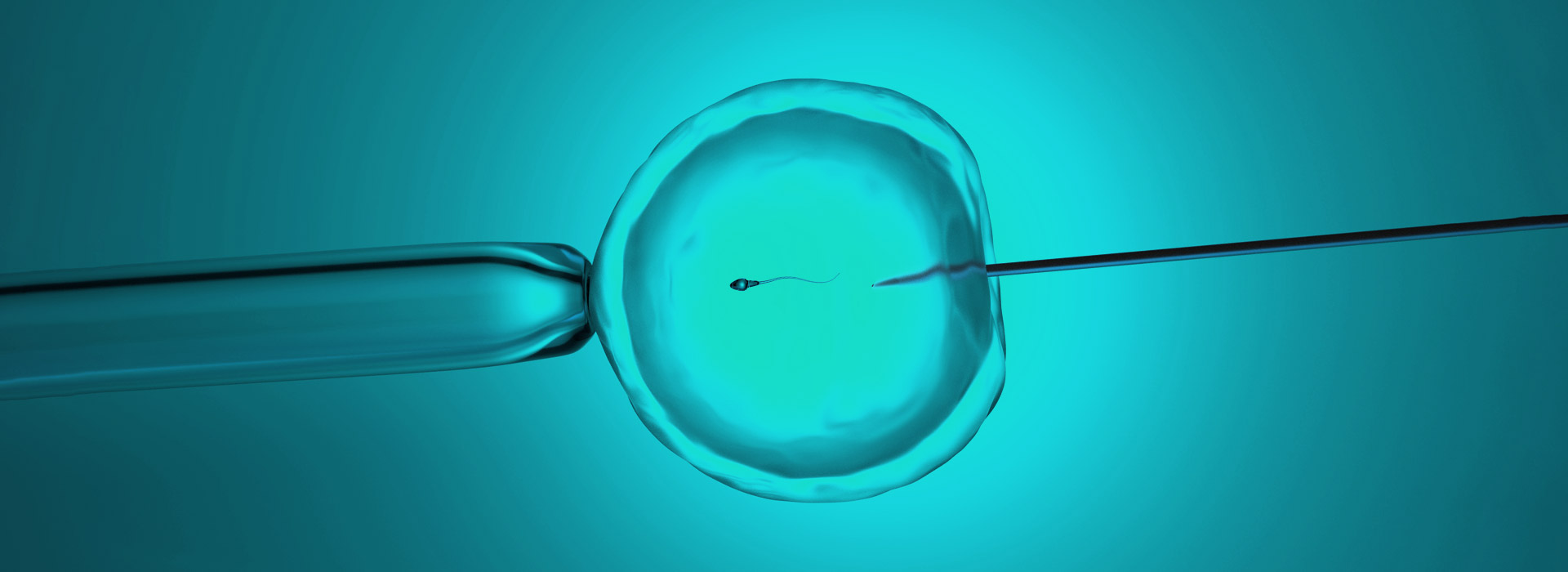
採取した卵子に、1匹の精子をガラス製の針を用いて直接注入し、受精させる方法です。
顕微授精を実施した後の卵子は、インキュベーター(培養庫)で培養した後、
胚(受精卵)を子宮に戻して、子宮内膜に着床させます。
顕微授精の適応は、体外受精を実施しても受精に至らなかった場合や、精子の濃度、運動率が非常に低い場合に行われます。
(体外受精とは、卵子が入っている培養液の中に運動性の良好な精子を加えて、
精子自身の自然の力で受精させて、受精卵を作る方法です)
-
卵子の採取
経膣超音波下に卵巣内の卵子が入っている袋(卵胞)を穿刺して、卵子を採取します。
採取後は卵子の周りに付着している血液などをよく除去し、培養液に入れてインキュベーター内で培養します。 -
精子の選別
禁欲期間が長いと精子の質が低下するので、約3日間の禁欲期間で精液を採取します。
密度勾配遠心法 とswim up法を組み合わせ、形態が正常で運動性が良好な精子を選別します。 -
精子を卵子に注入
顕微授精前に卵子の周りの卵丘細胞を酵素で取り除き、成熟卵子だけを使用します。
選別した精子の動きをとめ、細いガラスの針に精子を吸引して卵細胞質に精子を注入します。 -
胚の培養
顕微授精を実施した後の卵子は、胚を培養する専用の培養液に入れた後、温度・酸素濃度・二酸化炭素濃度・窒素濃度が厳密に管理されているインキュベーター(培養庫)内で2〜6日間培養します。
-
胚の移植
胚(受精卵)を子宮腔内に戻すことを胚移植と言います。
複数の胚がある場合は、どの胚を胚移植に使用するかを決定した後、胚移植専用のカテーテルで胚を子宮腔にそっと戻して、子宮内膜に着床させます。
顕微授精(ICSI)のリスク
卵巣刺激による副作用
卵巣刺激を行う際、卵巣過剰刺激症候群(OHSS)が発生するおそれがあります。卵巣刺激の方法には、高刺激法・中刺激法・低刺激法・自然周期法があります。
高刺激になるほど、採取できる卵子数は増加しますが、卵巣過剰刺激症候群(OHSS)になる可能性が上がります。
高刺激を選択する場合には、AMH(抗ミューラー管ホルモン)値や胞状卵胞数などの卵巣力をもとに、排卵誘発剤の量をコントロールします。
妊娠できない可能性
精子の状態によっては、妊娠が困難な場合があります。顕微授精は、精子を一匹ずつ針で卵子に注入する方法ですが、形態が正常で運動性が良好な精子がない時には、
受精卵ができない場合もあります。
また、胚(受精卵)ができた場合でも、すべての方が妊娠できるわけではありません。
胎児への影響
顕微授精によって胎児に異常が生じる確率は、自然妊娠と差がないと報告されています。顕微授精と胎児の状態の関係を懸念する声はありますが、現在のところ医学的に証明されていません。
重度の男性不妊症に顕微授精を行うケースが多いため、顕微授精を適切に実施した場合でも、
染色体や造精機能関連遺伝子の異常が発生する可能性はあります。
顕微授精を含む体外受精で生まれる赤ちゃんは増加傾向にあり、木場公園クリニックでも高い確率で分娩が成功しています。
顕微授精(ICSI)のリスク軽減に向けた木場公園クリニックの取り組み
事前検査を徹底し、最新の技術を活用して顕微授精を行っています。
また、患者様のストレスを軽減するために、心理カウンセリングも導入しています。
事前検査の徹底
採卵前に詳細な血液検査を実施しています。
他院から転院された患者様の場合は、再度同じ検査をすることのないようにしています。
最新技術の活用
超音波検査には、GEヘルスケアジャパン社製の3D観察も可能な高解像度超音波断層装置(Voluson S8)を使用しています。また、採卵には同社製の高解像度 超音波断層装置(Voluson P8)を使用し、採卵用プローブは採卵直前に1本ずつ丁寧に、7分かけて高水準消毒を行っています。
精子の観察・選別には、超高倍率での観察が可能な「IMSI」システムを使用しています。精子を詳細に観察して選別するために、ICSIに用いる倒立顕微鏡の観察倍率を上昇させて解像度を高めることで、より細かく精子の形態(特に精子頭部における空胞の有無)を観察しながら良い精子を選別します。それを顕微授精に用いるのがIMSI(Intracytoplasmic Morphologically selected Sperm Injection) 形態良好精子選別後顕微授精です。
通常の顕微授精では400倍から600倍で精子を選んで顕微授精を行っていますが、IMSIでは6000倍から12000倍の高倍率下で精子を選んで顕微授精を行います。
さらに、胚の培養には「タイムラプス」技術を活用しています。タイムラプスとは、一定間隔で胚を撮影して、その写真を連続で映し出すことで動画のように見ることができる技術です。
従来は、培養器(インキュベーター)から胚を取り出して胚を観察していましたが、当院が採用しているEmbryoScope+(タイムラプスシステム)では、培養器の中にカメラが内蔵されているため、胚を外に取り出さなくても10分毎に器械が胚を撮影してデータが蓄積されます。
このシステムにより、得られる胚の情報量が多くなるだけではなく、胚を培養する環境が一定に保たれるため、良好な胚盤胞が得られる確率も向上します。当院のデータでは、従来のインキュベーターでの胚盤胞到達率が48.8%だったのに対し、EmbryoScope+では60.0%に改善しました。
診察の際には、PCモニター上で患者様に実際のタイムラプス動画をご覧いただきながら、胚の状態についてご説明しています。
カウンセリングの実施
患者様の来院の背景や、治療に関する不安や希望などをヒアリングして、一人一人に合わせた治療を進めています。
「ファーストインタビュー」では、20分間のカウンセリングを無料で実施しています。
妊娠しやすい体づくりを支援
子宮や卵巣などの状態を良くするために、血流改善を促す低反応レベルのレーザー治療を行っています。
顕微授精のリスクを低減させるために
顕微授精は、1992年にベルギーから報告された技術で、ガラス製の針を使用して一匹の精子を卵子に直接注入する方法です。
この技術により、従来の体外受精では妊娠が難しかった重度の男性不妊症の患者様でも、顕微授精を実施すれば父親になることが可能となり、生殖医療において画期的な進歩をもたらしました。
しかし、この技術が報告されてからまだ約30年しか経っておらず、長期的な課題やリスクについても引き続き検討が必要です。
顕微授精のリスクを低減させるためには、良好な卵子と精子を用いることが重要です。そのため、患者様には日頃から体調管理に努め、より良い体作りを心がけていただきたいと考えています。
少し状態の悪い精子であっても、質の良い卵子が受精を助ける場合がありますが、精子数が極端に少なくなってしまうと顕微授精自体困難になります。また、禁欲期間を短くすることで 、精子頭部の核の質が良好な精子の割合が増えることも知られています。
さらに、精子の質が低下している場合には、抗酸化作用のあるサプリメントの活用が有効となるケースもあります。
当院では、精子や精液を調整する際に酸化ストレスから守る目的で、Vitrolife社製の抗酸化剤入りの次世代培養液「Gx-Series™」を使用しています。
精子調整に遠心分離法ではなく、先進医療の膜構造を用いた生理学的精子選択術を使用する場合もあります。この技術法ではDNA運動性が高い機能的な精子を回収することができます。
また、先進医療のヒアルロン酸を用いた生理学的精子選択術を行うこともあります。この方法では、成熟精子がヒアルロン酸レセプターを発現し、ヒアルロン酸に結合する性質を利用して成熟精子を選別して、顕微授精を実施します。
そして経験豊富な胚培養士が、形態が正常で運動性が良好な精子を選別し、顕微授精に用いることで、安全かつ質の高い治療の提供に努めています。
受付・診療時間
| 時間/曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
|
午前
午前8:30-12:00
午後
午後13:30-16:30 |
吉田 関本 巷岡 西川 杉山 | 吉田 関本 巷岡 西川 | 巷岡 西川 | 吉田 関本 巷岡 西川 米澤 | 関本 西川 | 吉田 関本 杉山 岩原 松浦 |
関連するコラム
-
顕微授精を解説!JISARTに認定された”顕微授精品質”を木場公園クリニックで!
顕微授精とは、体外受精の「受精」のプロセスにおいて、単に同じ容器に精子と卵子を入れて受精を促すのではなく、精子を卵子の中に直接注入す…
-
生殖補助医療(ART)の意味と
基本的な考え方|治療の種類を解説生殖補助医療(ART)とは、体外受精や顕微授精など、高度に人の手がかかった不妊治療のことです。体外受精は1978年にイギリスで初め…
-
体外受精と仕事の両立のポイント
|働きながら続けたい方へ体外受精や顕微授精では来院回数が多くなり、卵巣刺激中には、ホルモン採血結果待ちと超音波検査の日が多くなることから、1回あたりの診療時…
-
不妊治療の種類|使用する
薬剤、リスク、費用をわかりやすく解説妊娠を望む健康な男女が避妊をしないで、1年間性交をしても妊娠が成立しないことを不妊症と言います。現在日本では約5.5組に1組が不妊…
木場公園クリニックの特徴
木場公園クリニックは体外受精・顕微授精に特化したクリニックです。
少しでも安心して不妊治療を受けていただけるよう、
様々なトータルソリューションをご提案・ご提供いたします。