卵子凍結とは?その目的や方法、費用について
更新日時:2025.11.07
将来的に妊娠・出産を望んでいるものの、現時点では妊娠の予定がない女性にとって、自分の卵子を凍結保存しておく「卵子凍結」は、選択肢の一つとして注目されています。
近年は、未受精卵を短時間で安全に凍結できる技術の進歩により、長期保存が可能となりました。
また、東京都では卵子凍結にかかる費用への助成制度を開始し、社員の福利厚生の一環として費用を補助する企業も出てくるなど、社会的な関心も高まっています。
こちらのコラムの内容は、以下の動画でも解説しています:
「【卵子凍結】 木場公園クリニック吉田院長が分かりやすく解説します!」
卵子凍結についての基本的な知識
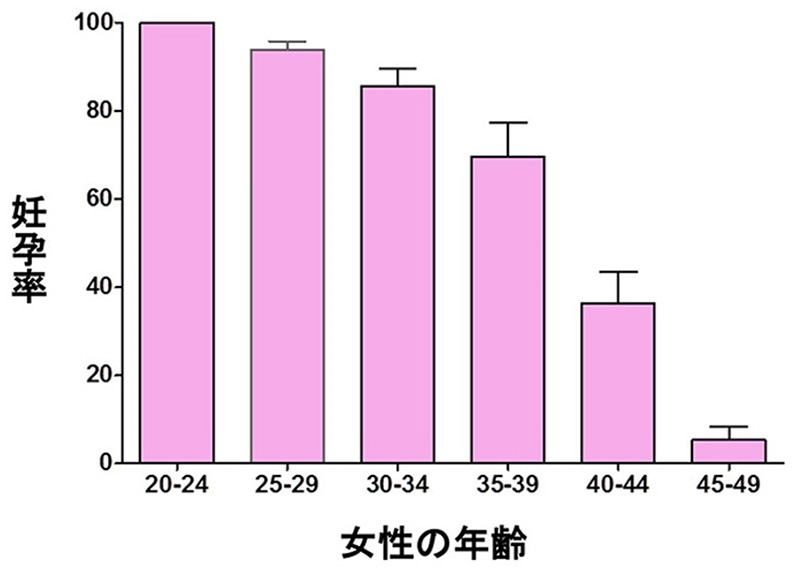
女性の妊娠率は35歳前後から減少し、40歳を超えるとさらに低下。一方で流産率は上昇していきます。
そのため、なるべく若いときの卵子を採取し、将来の妊娠に備えて凍結保存しておこうというのが「卵子凍結」の考え方です。
卵子凍結とは?
卵子凍結(未受精卵子凍結)はもともと、抗がん剤治療などで卵巣機能が低下する恐れのあるがん患者様や、生殖機能が損なわれる病気を抱える方に対して行われてきた医療行為(医学的適応)です。一方で、近年は健康な女性が、将来的な妊娠の可能性を広げる目的で卵子を凍結保存する「社会的適応」による卵子凍結も注目されています。
生殖補助医療である体外受精や顕微授精と同様に、排卵誘発剤で卵巣を刺激し、卵子を複数育てて採取します。
ただし、生殖補助医療ではその後に男性の精子との受精が行われますが、卵子凍結ではそれはなく、卵子を単独で凍結保存します。
必要なタイミングが来たら凍結卵子を融解し、顕微授精によって受精卵(胚)をつくり、子宮に移植することで妊娠を目指します。
なぜ卵子凍結が必要なのか?
女性の社会進出や晩婚化が進む中、加齢によって妊娠しにくくなるリスクが問題視されています。卵子の数は年齢とともに減少し、染色体異常のリスクも上昇します。
妊娠する力のことを「妊孕性(にんようせい)」と言いますが、この能力には卵子だけではなく、ホルモン分泌や卵巣、卵管、子宮などの生殖器の働きも関わっていて、それらすべてが加齢とともに衰えていくのです。
 「今はまだパートナーはいないけれど、いつかは子どもが欲しい」と考えている方にとって、卵子を凍結保存しておけば時間の経過をストップし、卵子の質の低下を防ぐことができます。
「今はまだパートナーはいないけれど、いつかは子どもが欲しい」と考えている方にとって、卵子を凍結保存しておけば時間の経過をストップし、卵子の質の低下を防ぐことができます。
卵子凍結の流れと成功率
卵子凍結は以下のような手順で進められます。-
卵巣刺激
健康な女性の体では、通常は月経周期に1個の卵子が成熟して排卵されます。
しかしこの1個だけを採卵して凍結しても、妊娠に結びつく確率はかなり低く、時間やコストに見合わないのが実情です。
そこで、できるだけ多くの卵子を採卵するために行われるのが不妊治療で用いられる「卵巣刺激」です。
海外でのある研究データによると、35歳以下の方が10個の卵子を凍結した場合、卵子があれば、将来的に1人の出産に至る確率は最大70%。
15個の卵子があれば、その確率は80%以上の確率で最低1人の子どもを出産できるといいます。
そのため、35歳以下であれば、少なくとも10個の卵子を凍結保存することが目安とされており、年齢が上がるにつれて より多くの凍結卵子をキープしておきたいところです。
卵巣刺激にはさまざまな方法がありますが、原則的にはホルモン剤である排卵誘発剤を注射して卵巣に直接強く働きかけ、より多くの卵子を育てる「高刺激法」がとられます。 -
採卵
腟から専用の器具を挿入し、超音波で卵巣の状態を確認しながら、卵胞に針を刺して卵胞液を吸引します。この卵胞液の中に卵子が含まれており、採卵はこの方法で行われます。
当院では、採卵時の痛みや腟壁、卵巣からの出血を最小限にするために、先の細い採卵針を採用し、局所麻酔または静脈麻酔をかけて行っています。 -
検卵
採取した卵胞液を顕微鏡で確認し、その中から卵子を回収します。
この時点での卵子は、卵子の成熟に関係する「卵丘細胞」と呼ばれる細胞に取り囲まれています。培養液できれいに洗浄したあと、培養器(インキュベーター)で数時間培養します。 -
卵子の成熟確認
卵子を凍結する前に、まず酵素によって卵丘細胞を除去する「裸化処理」を行います。これは、卵子の周囲にある卵丘細胞を酵素で取り除き、顕微鏡で卵子の成熟状態を正確に確認するための処理です。
当院では原則として、受精可能な「成熟卵子」のみを凍結対象としています。
なお、卵丘細胞を取り除くことで卵子は「裸化」された状態になります。そのため、凍結卵子を将来融解して受精させる際には、自然な受精(ふりかけ法)ではなく、1個の精子を直接卵子に注入する「顕微授精」が必要になります。 -
卵子の凍結
卵子の凍結は「超急速ガラス化法(vitrification法)」と呼ばれる方法で行います。
この方法では、まず卵子の細胞内に凍結保護成分を浸透させたうえで、マイナス196℃まで急速冷却し、瞬時に凍結します。
この急速な冷却によって、卵子を凍結のダメージから保護し、凍結融解後に高い生存率が得られます。
卵子は、凍結保存用デバイス1本につき最大3個まで乗せて凍結し、液体窒素中に保管します。 -
卵子凍結の成績
当院のデータでは、凍結から融解したあとの生存率は91.3%で、正常に受精できたのは60.5%、子宮に戻す移植が可能な胚になったのは46.3%です。すべての凍結卵子のうち、この移植可能胚にまでたどりついたのは、25.6%、約4個に1個という結果になっています。
年齢と卵子の関係
女性は生まれてきた時に、卵巣の中に将来卵子になる細胞をすでに持っており、年齢とともにその数は減っていきます。新たに増えることはありません。
つまり、30歳の女性であれば、その卵子も30年間共に過ごしてきたということになります。
年齢と卵子の質の関係
日本産科婦人科学会が公表している生殖補助医療の年齢別の成績によると、妊娠率や子どもを得られる確率(生産率)は、30代に入ると緩やかに下がり始め、35歳を過ぎるとその減少スピードはさらに加速します。一方で、流産率は30代後半から上昇し、40代になると急激に増加します。
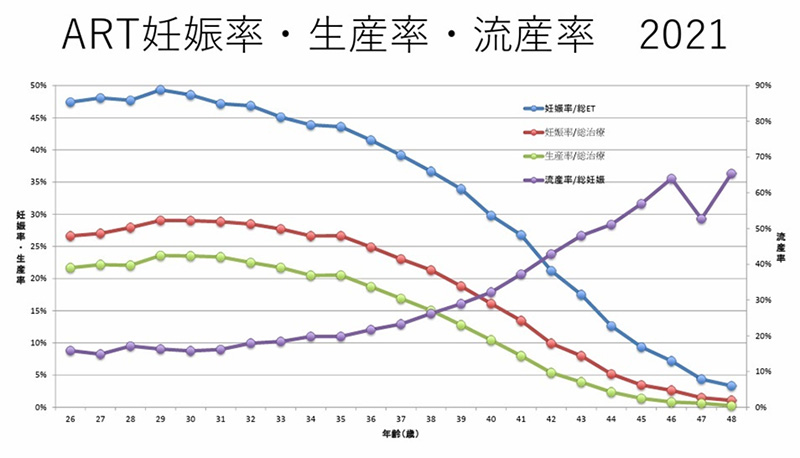 この背景には、「卵子の質」の低下が大きく関係しています。
この背景には、「卵子の質」の低下が大きく関係しています。卵子細胞がつくられるときには、「減数分裂」と呼ばれる特殊な細胞分裂が起こります。これは、両親から1本ずつ染色体を受け取るために、2本で1対の染色体を半分に分けるプロセスです。
しかし、加齢によりこの分裂がうまくいかなくなると、染色体の数や構造に異常のある卵子ができる可能性が高まります。
染色体異常のある卵子は、そもそも受精率が低く、受精できても子宮に戻した時に着床できなかったり、仮に妊娠してもその後に流産となるなど、出産までたどりつくことが難しくなります。
なお、男性の精子も減数分裂によってつくられます。女性ほど顕著ではないものの、やはり加齢によって精子の染色体異常などの率は高くなると考えられています。
最適な卵子凍結の時期
2013年に日本生殖医学会が出したガイドラインでは、社会的適応における卵子凍結について、「卵子を採取する年齢は40歳以上は推奨できない」「凍結卵子を使用する年齢は45歳以上は推奨できない」とありました。さらにその後2018年3月の同学会による指針では、「採取時の年齢は、36歳未満が望ましい」とされています。
もちろん、キャリアやライフスタイルなど、さまざまな事情があり、女性が卵子凍結を考える年齢も決して一様ではありません。
ですが、卵子の数や質は年齢とともに低下するため、卵子凍結するならなるべく早く、できれば30代半ばころまでにトライすることが望ましいと言えるでしょう。
卵子凍結の期限
現在の凍結技術では、卵子は長期間にわたって保存しても質が劣化することはなく、安定した状態での保管が可能です。そのため、明確な「期限」があるわけではなく、将来の妊娠のタイミングに合わせて使用することができます。
ただし保存の継続には定期的な更新手続きが必要です。通常は1年ごとに保管料が発生し、その際に「保管を続けるかどうか」の意思確認が行われます。
なお、ご本人から保管中止の申し出があった場合や、万が一ご本人が亡くなられた場合などは、凍結卵子は破棄されることになります。
卵子凍結のメリットとデメリット
以下、卵子凍結にあたってのメリットとデメリットです。
卵子凍結のメリット
-
若いうちに採取・凍結することで、加齢による卵子の質が低下するリスクを避けることができる
-
卵巣や子宮の病気などの影響を受ける前に、卵子を確保することができる
-
自分のライフプランに合わせて、自分の希望するタイミングに合わせて妊娠・出産を考えることができる
-
卵子が確保されていることで、将来に対する精神的な安心感が得られる
卵子凍結のデメリット
-
凍結された卵子があっても、体外受精での受精や着床がうまくいかない可能性があり、必ず妊娠できるわけではない
-
排卵誘発剤の使用の際に、卵巣過剰刺激症候群(OHSS)などの副作用を起こすリスクがある(卵巣過剰刺激症候群は、卵巣が腫れ、お腹や胸に水がたまってくる症状で、重症化すると血栓症などを引き起こす恐れがある)
-
採卵の際に、まれに出血や感染症のリスクが伴う
-
妊娠出産が高齢になるほど、妊娠高血圧症候群や妊娠糖尿病の病気や、出血や早産などの産科リスクが増える
-
卵子保管が長期間になればなるほど、ランニングコストがかさむ
卵子凍結の費用
卵子凍結にかかる費用には、診察料・検査代・卵巣刺激に使われる薬剤費・採卵と凍結にかかる技術料・凍結した卵子の保管料などがあります。社会的適応の卵子凍結は保険適用外のため、全額自費負担となります。
卵子凍結の費用
卵子凍結には、診察料や採卵費用といった基本的な費用に加えて、卵巣刺激に使用する排卵誘発剤の種類や量に応じた費用が発生します。この排卵誘発剤の使用量は、患者様ご自身の卵巣機能によって変わるため、トータルの費用にも個人差が出やすいです。
また、卵子の凍結の費用や保管料は、凍結する卵子の個数によって変わります。
卵巣機能をチェックするには、血液検査で「AMH(抗ミュラー管ホルモン)」の値を調べます。
AMHは卵巣内の発育過程にある卵胞から分泌されるホルモンで、卵巣内に残っている卵胞が多ければ、値が高くなります。
さらに、月経1~4日目に行う経腟超音波検査で、卵巣内にある小さな卵胞(胞状卵胞)の数を調べることでも、卵巣の能力をより詳しく評価することができます。
| 処 置 | 金 額 |
|---|---|
| 診察代、採卵前検査、卵巣刺激等 | 約¥150,000 |
| 採卵 | ¥165,000 |
| 別途材料費 | 約¥30,000 |
| 卵子凍結料 |
1~3個 ¥33,000 4~6個 ¥66,000 7~9個 ¥99,000 10~12個 ¥132,000 |
卵子凍結の助成金について
全国に先駆けて、東京都では2023年9月より、卵子凍結にかかる費用や、凍結卵子を使用した生殖補助医療に対する助成を開始しました。2025年度(令和7年度)もこの制度は継続されており、対象枠の拡大なども行われています。助成の対象は、東京都に住民登録があり、採卵実施時点で18~39歳の女性です。都が開催するオンライン説明会への参加が必須であり、説明会受講後1年以内に医療を開始すること、さらに卵子凍結後も2028年度まで都の実施する調査に継続的に協力することが条件とされています。
助成額は、卵子凍結を実施した年度に上限20万円、さらに次年度以降も保管を継続し、都の調査に回答した場合、1年ごとに一律2万円が支給されます(最大5年間)。
卵子凍結を成功させるための方法
卵子凍結を成功させるためには、できるだけ多く、かつ質の良い卵子を採取できることが重要です。
健康管理について
残念ながら、卵子の質を良くするための「特効薬」のようなものは、現時点では存在しません。しかし、卵子は自分自身の体の中でつくられるものなので、日ごろの体づくりが重要です。妊娠のためだけではなく、健康な体を維持することは、その後の出産や育児においても大切です。まずは栄養バランスのよい食生活を心がけましょう。良質なたんぱく質や脂質をとり、糖質のとりすぎに注意します。ビタミンD、鉄分、葉酸、亜鉛などの栄養素は積極的に取り入れることが大切です。
さらに、ヨガやウォーキングなどの適度な運動や、十分な睡眠、ストレスをためこまない生活など、基本的な生活習慣を見直して日々を健康的に過ごしましょう。
医師とのコミュニケーションの重要性
卵子凍結を希望して来院される方は、不妊治療に取り組んでいる方と比べて、ご自身の月経サイクルや妊娠の仕組みなどへの知識や関心がやや低い傾向にあります。これは、治療の性質上ある程度はやむを得ないことでもあり、学会でもわたしたち医療担当者に対して、卵子凍結に関する十分な情報の提供や継続的な相談、助言をするよう求めています。
わからないことはそのままにせず、積極的に医師に確認し、納得したうえで卵子凍結に臨んでください。
卵子凍結の体験談
当院で卵子凍結された方の体験をご紹介します。
卵子凍結を決めたきっかけ
数年前にインターネットで卵子凍結のことを知りました。卵子凍結の費用を調べたら、高額であったため、悩みましたが、30歳という自分の年齢も考えて、後悔しないように卵子凍結にチャレンジすることにしました。卵子凍結の経過と結果
卵子凍結を行う月経の3日目から1日1回7日間、排卵誘発剤の自己注射をしました。最初のうちは少し緊張しましたが、慣れてくると、少し痛みはありますが、楽にできるようになりました。採卵は静脈麻酔を選択したので、眠っている間に終わり、痛みは全くありませんでした。
採卵後は少しお腹が張るときがありましたが、処方された痛み止めの座薬は使わずにすみました。
採卵後2日目の診察で卵巣の腫れの程度を確認してもらって、最終的に凍結できた卵子が14個だったという説明を聞き、凍結した卵子の写真をもらいました。
いまは思い切って卵子凍結を行ってよかったと思っています。
木場公園クリニックの卵子凍結
卵子凍結の成功を大きく左右するのは、適切な卵巣刺激を行い、いかに多くの成熟した卵子が得られるかどうかという点です。
また、凍結した卵子を将来使用する際には、生殖補助医療が必要になります。生殖補助医療の経験と実績こそが、施設選びのポイントと言えます。
不妊治療に実績のある施設
木場公園クリニックは、女性と男性両方の不妊治療を同時に行える施設として、開院以来27年以上にわたり、多くの患者様の治療にあたっています。その治療実績から、卵巣刺激には、FSH(卵胞刺激ホルモン)の注射と飲み薬の黄体ホルモン剤を併用する「PPOS法」や、FSHの注射に飲み薬のクロミッドを併用する「FSH‐クロミッド法」を採用しています。
これらは他の方法に比べ、注射の回数が少なくて済み、薬剤のコストも低いので、患者様の体とお財布の負担を軽減します。
安全第一のシステム
患者様の大切な卵子を扱う培養士は、卵子凍結・融解の講習を受け、トレーニングを積んだ培養士のみがあたっています。また、万が一にも卵子の取り違えなどのミスがないよう、採卵から培養、凍結までの工程で、必ずダブルチェックを行っています。
仕事との両立
卵子凍結を検討される方の多くは、日々のお仕事にも意欲的に取り組まれている、いわゆる「キャリア思考」の女性でしょう。治療の過程では、採卵日だけでなく、検査や卵胞の成育度のチェックのために、少なくとも3~4回の通院が必要になります。
当院では、そうした方々がスケジュール調整がしやすいように、曜日によっては夕方以降の診察や土曜診察の時間を設け、仕事との両立をサポートしています。
卵子凍結の最終的なゴールは、将来お子さんを授かることにありますが、医学的にその結果を完全に保証することはできません。
それでも、「いざというときのために卵子がある」という安心感が、現在の人生やこれからの選択において、大きな支えになることもあります。
私たちは医療に携わる者として、そうした患者様の希望に寄り添うことを大切にしたいと思っています。
受付・診療時間
| 時間/曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
|
午前
午前8:30-12:00
午後
午後13:30-16:30 |
吉田 関本 巷岡 西川 杉山 | 吉田 関本 巷岡 西川 | 巷岡 西川 | 吉田 関本 巷岡 西川 米澤 | 関本 西川 | 吉田 関本 杉山 岩原 松浦 |
関連するコラム
-
凍結融解胚移植とは?
新鮮胚移植の違いと、凍結・融解の方法凍結した分割期胚または胚盤胞を融解して(溶かして)胚移植を行うことを「凍結融解胚移植」と呼びます。2022年の日本産科婦人科学会の…
-
卵巣刺激法の種類と内容|体外受精の
成功率を上げるために重要なこと体外受精や顕微授精(ART)において、適切な卵巣刺激法の選択は成功率を大きく左右する重要なポイントです。これは、経験がある不妊治療…
-
受精卵(胚・胚盤胞)のグレードに
ついて|評価のポイントを解説不妊症の検査をした後に、適切な不妊治療の方法を選択します。不妊治療の方法には、人工授精などの一般的な方法と、体外受精や顕微授精など…
-
生殖補助医療(ART)の意味と
基本的な考え方|治療の種類を解説生殖補助医療(ART)とは、体外受精や顕微授精など、高度に人の手がかかった不妊治療のことです。体外受精は1978年にイギリスで初め…
木場公園クリニックの特徴
木場公園クリニックは体外受精・顕微授精に特化したクリニックです。
少しでも安心して不妊治療を受けていただけるよう、
様々なトータルソリューションをご提案・ご提供いたします。