生殖補助医療(ART)の意味と
基本的な考え方|治療の種類を解説
更新日時:2025.08.26


体外受精は1978年にイギリスで初めて成功した技術で、顕微授精は1992年にベルギーで報告されました。
かつては「試験管ベビー」などと呼ばれた時代もありましたが、今では日本で約10人に1人が生殖補助医療によって生まれており、
特殊な医療ではなく身近な治療になっています。
日本では、体外受精や顕微授精などによる生殖補助医療(ART)が2022年4月から保険の適用対象となりました。
それ以前は自費診療だったため、家計への負担が大きく感じられることもありました。
ただし、近年は妊娠成績も大きく向上しており、世界ではARTによって500万人以上の赤ちゃんが誕生しています。
生殖補助医療(ART)とは
生殖補助医療(ART)は、現在では特殊な医療ではありませんが、さまざまな考え方があり、結論が出せない課題が多くあります。
生殖補助医療(ART)の意味
不妊症の治療法には、「一般不妊治療(人工授精など)」と「生殖補助医療(ART)」があります。ARTとは、Assisted Reproductive Technologyの略称で、生殖を補助することを目的とした治療法です。主に体外受精や顕微授精などを指します。
厚生労働省の調査によると、2022年時点で日本では約10人に1人が生殖補助医療によって誕生したと報告されています。妊娠率も開始当初に比べて大きく向上しています。
日本では生殖補助医療(ART)は保険の適応ではありませんが、体外受精が開始されたころと比較すると妊娠率は飛躍的に向上しています。
【出典】不妊治療と仕事の両立サポートハンドブック
生殖補助医療(ART)の考え方
生殖補助医療は特殊な医療ではなくなった一方で、解決できていない課題や議論も多くあります。例えば、「動物実験で確率された技術を人に応用してよいのか」といった倫理的な議論です。
現在広く行われているのは体外受精と顕微授精ですが、治療にあたっては 医師と患者が十分に話し合い、納得したうえで選択することが大切です。
日本産科婦人科学会も次のような立場を示しています:
「我が国における倫理的・法的・社会的基盤に十分配慮し、有効性と安全性を評価した上で、これを施行すること」
生殖補助医療(ART)の種類
体外受精(IVF)
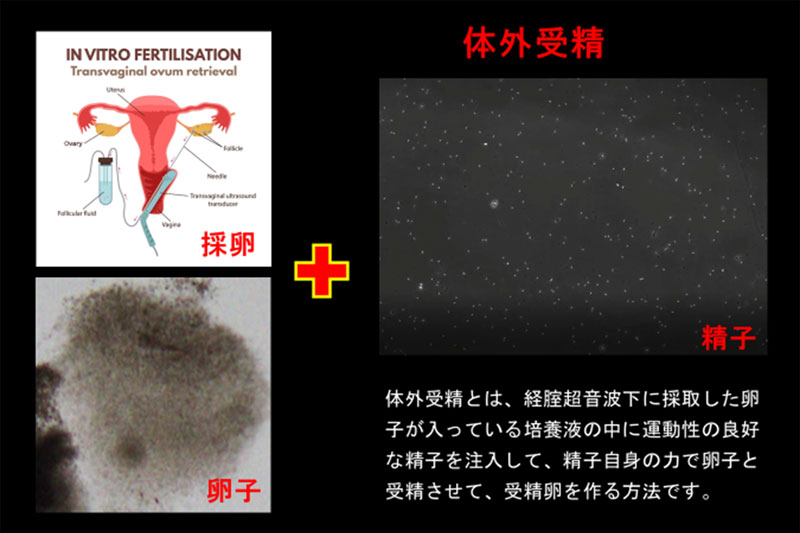 体外受精(IVF)とは、経腟超音波下に採取した卵子を培養液の中に入れ、運動性の良好な精子を注入して自然に受精させ、受精卵を作る方法です。
体外受精(IVF)とは、経腟超音波下に採取した卵子を培養液の中に入れ、運動性の良好な精子を注入して自然に受精させ、受精卵を作る方法です。体外で培養してできた胚(受精卵)を子宮へ戻して、子宮内膜に着床させます。
主な適応:卵管性不妊症(両側卵管閉塞)、乏精子症、精子無力症、抗精子抗体強陽性(女性)、原因不明不妊、人工授精で妊娠しない場合など
顕微授精(ICSI)
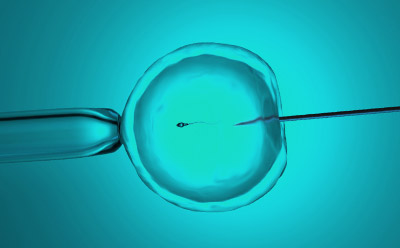
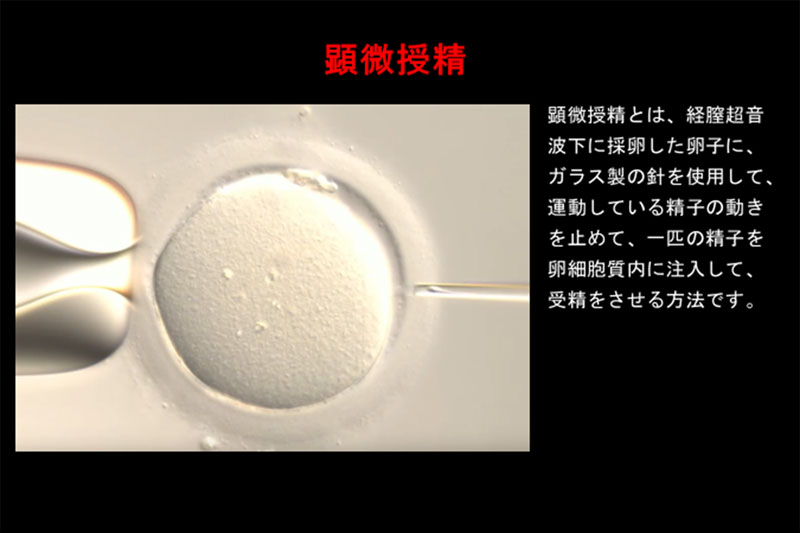 顕微授精(ICSI)とは、経膣超音波下で採卵した卵子にガラス製の針を使用し、運動している精子の動きを止めて一匹の精子を卵細胞質内に注入して、受精をさせる方法です。
顕微授精(ICSI)とは、経膣超音波下で採卵した卵子にガラス製の針を使用し、運動している精子の動きを止めて一匹の精子を卵細胞質内に注入して、受精をさせる方法です。精液の中から動きの良い精子を選ぶことで、受精、妊娠の可能性を高めます。
体外で培養してできた胚(受精卵)を子宮へ戻し、子宮内膜に着床させます。
胚を子宮に戻すことを胚移植と呼びますが、胚移植は採卵後2日目または3日目の分割期胚を戻す場合と、採卵後5日目または6日目の胚盤胞を戻す場合があります。
また、一度胚を凍結し、子宮内膜の調整をしたうえで胚を融解して胚移植する場合もあります。
主な適応:重度の男性不妊症、男性の抗精子抗体が強陽性、体外受精で受精が成立しない場合など
精巣内精子回収法(TESE)
一般男性の100人に1人は、精液中に精子がいない無精子症です。無精子症の約2割は精子の通り道に問題がある閉塞性無精子症、約8割は精巣自体に問題がある非閉塞性無精子症です。
閉塞性無精子症には、顕微鏡を使用しない単純な精巣内精子回収法を行います。
一方、非閉塞性無精子症では、脳外科で使用するような手術用顕微鏡を使用して精子をつくっている可能性の高い精細管を探す手術である、「顕微鏡下精巣内精子回収法((Micro Testicular Sperm Extraction)」を実施します。
生殖補助医療(ART)の治療の流れ
体外受精と顕微授精では、受精をさせる方法が異なります。
体外受精では、卵子の入った培養液に精子を加えて、精子が自ら卵子に到達して受精します。
一方、顕微授精では、顕微鏡下でガラス製の針を用い、精子を卵子の中に直接注入します。
共通の流れ
2.採取した卵子をきれいに処理し、培養液に入れて培養器で前培養する。
3.男性から採取した精液から、運動性の良い精子を選別する。
4.受精の方法(体外受精 or 顕微授精)に応じて卵子と精子を結合させる。
5.胚(受精卵)を培養器で数日間培養する。
6.成長した胚を、子宮を刺激しないよう柔らかいカテーテルで子宮内に移植し、子宮内膜への着床を促す。
受精方法の違い
・顕微授精(ICSI):卵丘細胞を取り除き、成熟卵を確認したうえで、精子を針で卵子に直接注入する。
「生殖補助医療(ART)は生き物だ」
「生殖補助医療(ART)は生き物だ」とよく言われますが、その言葉通り、この約26年間で治療法は大きく進化しています。
開業当初は、排卵から2〜3日目の分割期胚(初期胚)を移植するのが主流でした。しかし、培養液の進化により胚盤胞までの到達率が高くなったため、現在では5〜6日目の胚盤胞移植が主流となっています。
また、胚凍結の方法も従来のプログラムフリーザーを使用した緩慢凍結法から、現在は超急速ガラス化法へと変わりました。
これに伴い、採卵周期に移植するのではなく、一度凍結してから融解胚移植を実施するケースが増えています。
さらに、以前は胚を観察する際にインキュベーター(培養器)から取り出す必要がありましたが、現在ではカメラ付きの培養器(タイムラプスシステム)が開発され、10分毎に自動で胚の観察が可能になりました。
このタイムラプスシステムにより、胚を外に出すことなく情報を蓄積でき、胚盤胞到達率も向上しています。患者様ご夫婦にも、培養データを動画としてお見せできるようになりました。
このように、「生殖補助医療(ART)は生き物だ」と言われる通り常に進化を続けており、今後も新しい技術の発展とともに進歩していくと考えています。
受付・診療時間
| 時間/曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
|
午前
午前8:30-12:00
午後
午後13:30-16:30 |
吉田 関本 巷岡 西川 杉山 | 吉田 関本 巷岡 西川 | 巷岡 西川 | 吉田 関本 巷岡 西川 米澤 | 関本 西川 | 吉田 関本 杉山 岩原 松浦 |
関連するコラム
-
体外受精について知っておきたい
基礎知識〜受精方法の種類と流れ体外受精は、体外に卵子と精子を取り出し、培養液の中で精子が自力で卵子に受精するのを促し、その受精卵(胚)を子宮に戻す技術です。19…
-
顕微授精を解説!JISARTに認定された”顕微授精品質”を木場公園クリニックで!
顕微授精とは、体外受精の「受精」のプロセスにおいて、単に同じ容器に精子と卵子を入れて受精を促すのではなく、精子を卵子の中に直接注入す…
-
顕微授精(ICSI)のリスクと
木場公園クリニックの取り組み顕微授精は、1992年にベルギーのPalermo博士によって報告された方法で、ガラス製の針を使用して一匹の精子を卵子に直接注入する…
-
不妊治療の種類|使用する
薬剤、リスク、費用をわかりやすく解説妊娠を望む健康な男女が避妊をしないで、1年間性交をしても妊娠が成立しないことを不妊症と言います。現在日本では約5.5組に1組が不妊…
木場公園クリニックの特徴
木場公園クリニックは体外受精・顕微授精に特化したクリニックです。
少しでも安心して不妊治療を受けていただけるよう、
様々なトータルソリューションをご提案・ご提供いたします。