体外受精で懸念されるリスクと、妊娠率を
上げる重要なポイント
更新日時:2021.01.14
1978年にイギリスで初めて成功して以来、世界中でこの技術を使用して、非常に多くの子供が生まれています。
しかし体外受精には、
- 女性の年齢が高くなると妊娠率が低下、流産率は上昇する
- 排卵誘発剤の副作用による卵巣過剰刺激症候群
- 採卵による合併症
- 多胎妊娠
- 子宮外妊娠などのリスクがあります。
体外受精とは?
体外受精とは、体外で卵子と精子を受精させて、できた受精卵を子宮に戻す不妊治療技術で、1978年にイギリスで初めて成功しました。
体外受精の特徴
体外受精とは体外に取り出した卵子に精子を受精させて受精卵を作る方法です。
受精卵を外で数日間培養してできた良好な胚を子宮腔内に戻します。
タイミング療法や人工授精を経て体外受精を行う方もいれば、早期に体外受精での治療が望ましいと判断される方もいます。
受精方法の種類
一方、顕微授精の一種である卵細胞質内精子注入法(ICSI)では、ガラス製の針を使用して1匹の精子を卵子に注入して受精させて、受精卵を作ります。
顕微授精では、精子の数が非常に少ないなど精液所見が悪い方でも妊娠・分娩が可能です。
体外受精で懸念されるリスク
体外受精では、女性の年齢が高くなると妊娠率が低下、流産率は上昇する、卵巣過剰刺激症候群、採卵による合併症、多胎妊娠、子宮外妊娠などのリスクがあります。
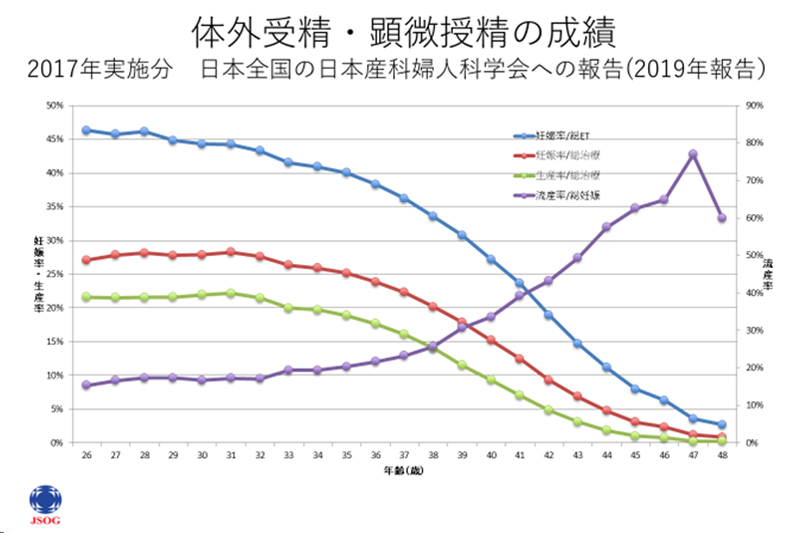
女性の年齢とともに、妊娠率は低下、流産率は上昇
体外受精や顕微授精などのARTを実施しても、女性の年齢が30歳を超えると、妊娠率は低下、流産率は増加します。
体外受精や顕微授精などのARTで流産率がやや高い印象はありますが、一般的には人工授精の流産率と大きな差はないと報告されています。
ARTでは、通常の自然妊娠ではまだ妊娠に気づかない、胚移植後12-14日後にかならず妊娠判定を実施するため、流産率が高くカウントされるという要因もあります。
女性の年齢が上がると妊娠率は低下して、流産率が上昇するため、体外受精や顕微授精を考えたなら即行動です。
卵巣過剰刺激症候群(OHSS)
多数の卵子を採取するために、FSH製剤やHMG製剤などの排卵誘発剤を使用します。
その副作用として卵巣腫大、腹水や胸水の貯留などの症状がおきることを卵巣過剰刺激症候群(OHSS)と言います。
重症化すると血栓症を起こすこともある疾患です。
卵巣過剰刺激症候群は、卵巣機能がいい年齢の若い方、多嚢胞性卵巣症候群の方におこりやすいです。
排卵誘発剤を使用した後にお腹が腫れたり、尿の量が減ってきたりした場合は即病院を受診してください。
採卵の段階で卵巣過剰刺激症候群が予測されるときは、その周期の新鮮胚移植は中止して、胚はすべて凍結保存、次周期以降に融解胚移植を行います。
採卵時のリスク
採卵による合併症には、膣壁または卵巣からの出血、腸管、血管や膀胱などの臓器損傷、麻酔による副作用、感染症などがあります。
麻酔による副作用には、呼吸抑制、血圧低下、アレルギー反応があります。
チョコレート嚢腫などがあると、採卵により骨盤腹膜炎などの感染症がおきることがあります。
多胎妊娠
自然妊娠に比べて多胎妊娠の確率が高いとされています。
多胎妊娠では、母体も胎児も単胎妊娠と比較して合併症が約10倍高くなります。
1個の胚移植でも一卵性双胎になることもあります。
子宮外妊娠
子宮腔内に胚を戻しても、卵管の問題があると胚が卵管などに移動して、子宮外妊娠がおきることが1.5%~4.8%であります。
木場公園クリニックの特徴
安全に体外受精を行って、体外受精のリスクを軽減させるために、当院ではいろいろな取り組みを行っています。
木場公園クリニックが重視する6つの柱と成功率
- ART実施前検査
- 卵巣機能を評価した適切な卵巣刺激
- 採卵
- 培養室業務
- 胚の選別と胚移植
- 黄体補充
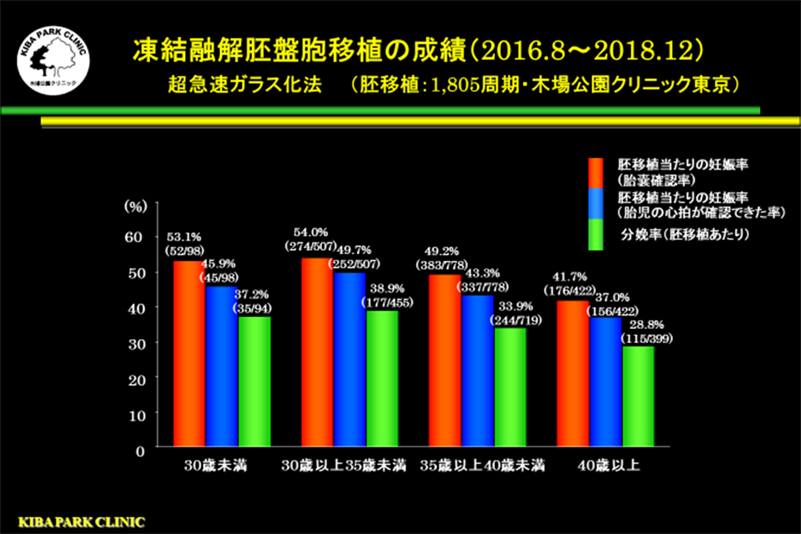 現在の生殖補助医療における主流は、凍結融解胚盤胞移植です。
現在の生殖補助医療における主流は、凍結融解胚盤胞移植です。図のように、当院で凍結融解胚盤胞移植を1回実施すると、妻の年齢別の胚移植当たりの臨床妊娠率(胎嚢が確認できる率)は、妻の年齢が30歳未満53.1%、30歳以上35歳未満54.0%、35歳以上40歳未満49.2%、40歳以上41.7%でした。
採卵あたりにするともっと高い臨床妊娠率になります。
卵巣過剰刺激症候群(OHSS)の発生を減らすための配慮
卵巣過剰刺激症候群が発生する可能性が非常に高い症例では、中刺激または低刺激を実施しています。
高刺激法を実施する時には、当院では採卵直前の胞状卵胞数によって、排卵誘発剤の量を変更しています。
中程度以上の卵巣過剰刺激症候群が発生した時には、カルベゴリン(カバサール)とレトロゾール(フェマーラ)を使用しています。
カバサールは、D2受容体刺激薬で、血管内皮細胞増殖因子であるVEGFを抑制します。
採卵日から一日2錠を7日間使用します。
フェマーラは、非ステロイド性アロマターゼ阻害薬(乳ガンの治療薬)でアンドロゲンからエストロゲンへの転化を抑制するため、使用すると数時間でエストラジオールが低下します。
採卵後採卵日に、フェマーラ3錠をまとめて使用しています。
採卵前でも、中程度以上の卵巣過剰刺激症候群の発生の可能性が高い時には、採卵前にフェマーラ2錠を一回で使用しています。
採卵時のリスクの軽減
膣壁または卵巣からの出血は細い採卵針を使用すると発生頻度は低くなるため、当院では細い針を使用して採卵を実施しています。
腸管、血管や膀胱などの臓器損傷を避けるために、解像度の高いGEヘルスケアジャパン社の超音波装置を使用して採卵を行っています。
麻酔による副作用には、呼吸抑制、血圧低下、アレルギー反応があるため、麻酔の種類に関わらず、各種モニターを装着して患者様を管理し、気道分泌物を吸引する装置、AEDや緊急時に使用する各種薬剤入りの救急カートを、それぞれの採卵室に完備しています。
採卵による感染症の予防には抗生物質を使用します。
また、感染を起こさないように『安全第一』で採卵を実施するために、採卵直前に7分かけて、経膣プローブ専用高水準消毒器で採卵プローブを消毒しています。
アメリカでは、経膣プローブ専用高水準消毒器を使用することが必須となっています。
多胎妊娠の予防
我々のゴールは元気なお子さんをご両親とともに家に連れて帰ることです。
多胎妊娠では、母体も胎児も単胎妊娠と比較して合併症が約10倍高くなります。
多胎妊娠の予防は、移植胚数を1個に制限する、SET(Single embryo transfer)を行うことです。
当院では、原則的にSETを行っています。
しかし、移植胚数を制限すると妊娠率が低下するため、分割期胚移植よりも妊娠率が高い胚盤胞移植を当院では積極的に行っています。
子宮外妊娠の予防
子宮外妊娠の発生を抑えるために、当院では、胚移植には高濃度のヒアルロン酸が添加されている胚移植専用の培養液であるEmbryoGlue®を使用しています。
また、胚移植時の子宮の収縮が多いと子宮外妊娠は発生頻度が高くなるため、胚移植に柔らかいカテーテルを使用しています。
「安全第一の不妊治療システム」
体外受精や顕微授精などのARTを実施する上で最も重要なことは、『安全第一』です。
通常の夫婦生活では精子は膣内に射精されるため、取り違えなどの間違いは起こりません。
しかし、体外受精では、卵子も精子も体外に取り出して、体外で受精させて、できた受精卵を子宮に戻すため、移植医療以上に取り違え防止のシステム作りが非常に重要です。
当院では、培養室で胚培養士が卵子、精子、胚を操作する業務を実施する時は、必ず実施者と確認者でダブルクリックを実施しています。
また、非常に重要な部分は、バーコードシステムを導入して、トリプルチェックを行っています。
また、サインをコンピューターに実施・確認時にリアルタイムに入力して、記録・保存しています。

受付・診療時間
| 時間/曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
|
午前
午前8:30-12:00
午後
午後13:30-16:30 |
吉田 関本 巷岡 西川 杉山 | 吉田 関本 巷岡 西川 | 巷岡 西川 | 吉田 関本 巷岡 西川 米澤 | 関本 西川 | 吉田 関本 杉山 岩原 松浦 |
関連するコラム
-
体外受精後の着床に
ついて|「着床障害」の原因と対処法不妊症の治療には、人工授精を含む一般不妊治療と、体外受精や顕微授精(ICSI)といった生殖補助技術があります。中でも体外受精や顕微…
-
体外受精の成功率|妊娠しやすい
状態へ導く6つのポイントとは?体外受精(IVF)や顕微授精(ICSI)など、人の手を介して行われる高度な不妊治療のことを、「ART(高度生殖補助医療)」と言います…
-
体外受精と仕事の両立のポイント
|働きながら続けたい方へ体外受精や顕微授精では来院回数が多くなり、卵巣刺激中には、ホルモン採血結果待ちと超音波検査の日が多くなることから、1回あたりの診療時…
-
体外受精について知っておきたい
基礎知識〜受精方法の種類と流れ体外受精は、体外に卵子と精子を取り出し、培養液の中で精子が自力で卵子に受精するのを促し、その受精卵(胚)を子宮に戻す技術です。19…
木場公園クリニックの特徴
木場公園クリニックは体外受精・顕微授精に特化したクリニックです。
少しでも安心して不妊治療を受けていただけるよう、
様々なトータルソリューションをご提案・ご提供いたします。