体外受精のスケジュール|ひと目でわかる
排卵誘発方法別の流れと期間
更新日時:2025.10.27
卵巣機能を評価した適切な卵巣刺激法の選択、採卵、培養室業務、胚の選別と胚移植、黄体補充があります。
中でも、排卵誘発法(卵巣刺激法)の選択は、体外受精や顕微授精の妊娠率を大きく左右する重要な部分です。
卵巣刺激法には、高刺激法・中刺激法・低刺激法・自然周期法があり、
卵巣機能が良好な方はどの卵巣刺激法も選択できますが、
卵巣機能が低下している方は、低刺激法または自然周期法しか選択することができません。
このコラムでは、体外受精の全体のスケジュールやそれぞれの排卵誘発法(卵巣刺激法)の流れ・特徴について詳しく説明させていただきます。
体外受精のスケジュール【全体の流れ】
まず、体外受精は以下のようなステップで進行します。
受精した胚(受精卵)を体外で培養し、採卵から2〜5日目に子宮内へ胚移植します(全部胚を凍結する場合もあります)。 黄体ホルモンの補充を行いながら経過を観察し、採卵から約17日後に妊娠判定を行います。- 事前検査を行ったのち、卵巣機能に応じて適切な**卵巣刺激法(排卵誘発法)**を選択し、治療を開始します。
- 採卵を行い、得られた卵子に体外受精または顕微授精を実施します。
- 受精した胚(受精卵)を体外で培養し、採卵から2〜5日目に子宮内へ胚移植します(全部胚を凍結する場合もあります)。
- 黄体ホルモンの補充を行いながら経過を観察し、採卵から約17日後に妊娠判定を行います。
事前検査
体外受精・顕微授精のスケジュールに入る前に、事前検査(血液検査、ホルモン検査、超音波検査、精液検査)などを行います。事前検査の結果に基づき、最適な排卵誘発方法を決めます。
木場公園クリニックでは、Webサイトから診察予約ができます。
初診の方には問診表を事前にWebサイトから送っていただいています。
ART(Assisted Reproductive Technology、生殖補助医療)について深く知りたい方人は、不妊治療セミナーに申し込めます。
木場公園クリニックのWeb予約 木場公園クリニックのセミナー情報
排卵誘発(卵巣刺激)
月経が開始したら、1〜3日目にご来院いただき、超音波検査とホルモン検査を行います。これらの結果をもとに、患者様の卵巣の機能に応じて最適な卵巣刺激法を選択します。
 卵巣刺激法(排卵誘発法)には、高刺激法・中刺激法・低刺激法・自然周期法があります。卵巣の機能が良好な方であればどの卵巣刺激法でも選択できますが、
卵巣の機能が低下している方は、低刺激法または自然周期法しか選択することができません。
卵巣刺激法(排卵誘発法)には、高刺激法・中刺激法・低刺激法・自然周期法があります。卵巣の機能が良好な方であればどの卵巣刺激法でも選択できますが、
卵巣の機能が低下している方は、低刺激法または自然周期法しか選択することができません。採卵、採精
 採卵の際には、局所麻酔または静脈麻酔を行います。
採卵の際には、局所麻酔または静脈麻酔を行います。経腟超音波プローブに卵胞穿刺用のガイドを装着し、膣から卵巣内の卵胞に採卵針を刺して、卵子が入っている卵胞液を吸引します。
採取した卵子は、付着物を落として、37℃でに保たれたインキュベーター内で受精まで前培養を行います。
一方、採精は専用の採精室で精液を採取します。
禁欲期間は約3日間が目安です。
採取後の精液は十分に液化させた後、運動性の高い良好な精子を回収します。
体外受精と顕微授精
精子調整後に運動精子数が少ない場合は、体外受精では受精率が低くなります。精子調整後の精液所見が非常に悪い時には体外受精から顕微授精に変更する場合もあります。
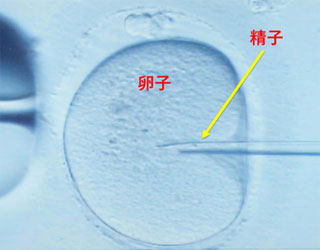
一方、顕微授精(ICSI)では、針を使って卵子に精子を直接注入して受精をさせます。
重度の男性不妊の患者様でも、父親になることができます。
培養
体外受精や顕微授精を行った後、インキュベーター内で2〜6日間培養を行います。この際に重要となるのが、
- どの段階(分割胚または胚盤胞)まで胚を培養するか
- 採卵した周期にそのまま胚移植を行うか
- 一度胚を凍結し、別の周期で子宮内膜を整えて融解胚移植を行うか
日本産科婦人科学会の2023年のデータを見ると、体外受精または顕微授精で分娩した出生児のうち、5.0%は新鮮胚移植児、95.0%は凍結融解胚移植児となっております。
選択した卵巣刺激法の種類、ホルモン値、子宮内膜の厚さなどを考慮しながら、採卵した周期に胚移植を実施するのか、胚を一度凍結して別周期に融解胚移植を実施するかを決定します。
また、胚を胚盤胞まで培養するかについては、3日目の胚の状態を見て決定します。
胚(胚盤胞)移植
 子宮腔内に胚を戻すことを、「胚移植」と言います。
子宮腔内に胚を戻すことを、「胚移植」と言います。胚移植には、採卵した周期の新鮮胚(分割期胚または胚盤胞)を使用する場合と、凍結融解した胚(分割期胚または胚盤胞)を使用する場合があります。
多胎妊娠を防ぐために、移植に使用する胚の個数は原則的には1個です。
医師は子宮を収縮させないように細心の注意を払いながら、胚移植用のカテーテルを子宮腔内に進めて、胚を子宮に戻します。
黄体補充
採卵時には、黄体になる部分の細胞も卵子が入っている卵胞液とともに吸引しています。そのため、体内で自然に分泌されるはずのホルモンが不足し、黄体機能不全となるため、体外受精では黄体補充が必須となります。黄体からは、黄体ホルモンと卵胞ホルモンの二種類のホルモンが分泌しているため、二種類のホルモンを補充します。
自然周期法、低刺激法、または中刺激法では、エストラジオールと黄体ホルモンの膣坐薬で補充を行います。
一方、高刺激法ではエストラーナと黄体ホルモンの膣坐薬で黄体補充を行ないます。
妊娠判定
妊娠判定は、当院では血液検査によって行います。- 初期胚(分割期胚)移植の場合は、胚移植の約14日後に実施します。
- 胚盤胞移植の場合は、胚移植の約12日後に実施します。
体外受精における排卵誘発(卵巣刺激)の種類別スケジュール
卵巣刺激法がフィットしていないと、卵子の質が低下してしまうことがあります。
 採卵するための卵巣刺激法には、高刺激法(ウルトラロング法、ロング法、ショート法、アンタゴニスト法、PPOS法、hMGクロミッド法)、中刺激法(高刺激法と低刺激法の中間の卵巣刺激法)、低刺激法(クロミッドなどの排卵誘発剤の飲み薬と少量の注射を使用)、自然周期法(注射も内服も排卵誘発剤の薬を使わない)があります。
採卵するための卵巣刺激法には、高刺激法(ウルトラロング法、ロング法、ショート法、アンタゴニスト法、PPOS法、hMGクロミッド法)、中刺激法(高刺激法と低刺激法の中間の卵巣刺激法)、低刺激法(クロミッドなどの排卵誘発剤の飲み薬と少量の注射を使用)、自然周期法(注射も内服も排卵誘発剤の薬を使わない)があります。卵巣刺激法とは、卵巣を刺激して複数個の卵子を採卵するために、排卵誘発剤を使用して卵巣を刺激することです。
排卵誘発剤にはFSHやhMGなどの注射薬とクロミッド(クロミフェン)やフェマーラ(レトロゾール)などの内服薬があります。
女性の体では、月経周期に1個の卵子しか排卵されません。しかし、その1個の卵子を採卵したとしても必ず受精し、良好な胚になるとは限りません。
卵巣の機能が良好な患者様では、全ての卵巣刺激法を選択することができますが、卵巣刺巣の機能が低下している患者様には、低刺激法しか選択することができません。
選んだ卵巣刺激法で良好胚が獲得できない場合には、次の採卵周期では別の卵巣刺激法を選択することを考慮しておく必要があります。
様々な卵巣刺激法の選択肢のある施設で体外受精や顕微授精は行ったほうが良いと私は思います。
ウルトラロング法
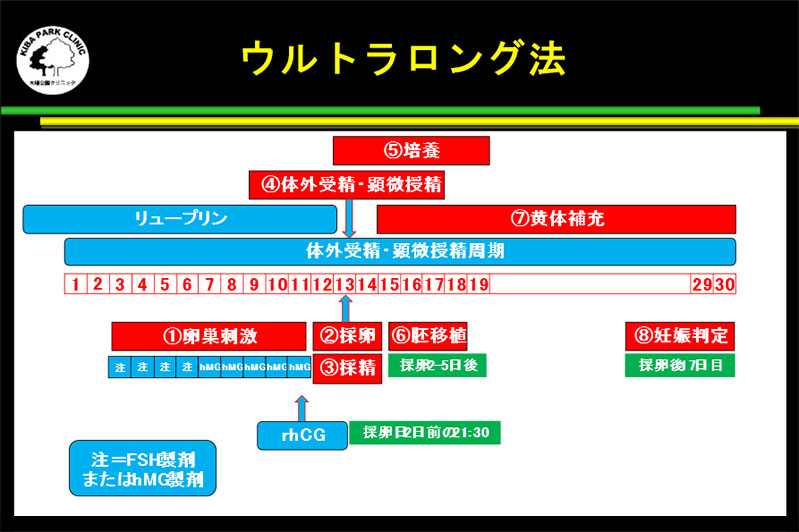 ウルトラロング法は卵巣機能が非常に良好な方のうち、子宮腺筋症やチョコレート嚢腫といった疾患がある症例に選択します。
ウルトラロング法は卵巣機能が非常に良好な方のうち、子宮腺筋症やチョコレート嚢腫といった疾患がある症例に選択します。採卵前周期の月経周期の3日目にGnRHアゴニストのリュープリン1.88mgを注射します。
約1か月後にGnRHアゴニストの「リュープリン1.88mg」を再度注射します。その当日にホルモン検査と超音波検査を行い、 LH値と胞状卵胞数をもとにその後に使用する排卵誘発剤の注射の種類(FSHまたはHMG)および排卵誘発剤の量を決定して注射を開始します。
卵巣刺激の途中から、HMGに変更して18mm以上の卵胞が2個以上あれば、リコンビナントのhCG(オビドレル)などでトリガーをかけて、約35時間後に採卵を実施します。
このトリガーのタイミングは、トップ2個の卵胞径のみで決めるのではなく、全体の卵胞数とE2値も考慮して決定します。
ロング法
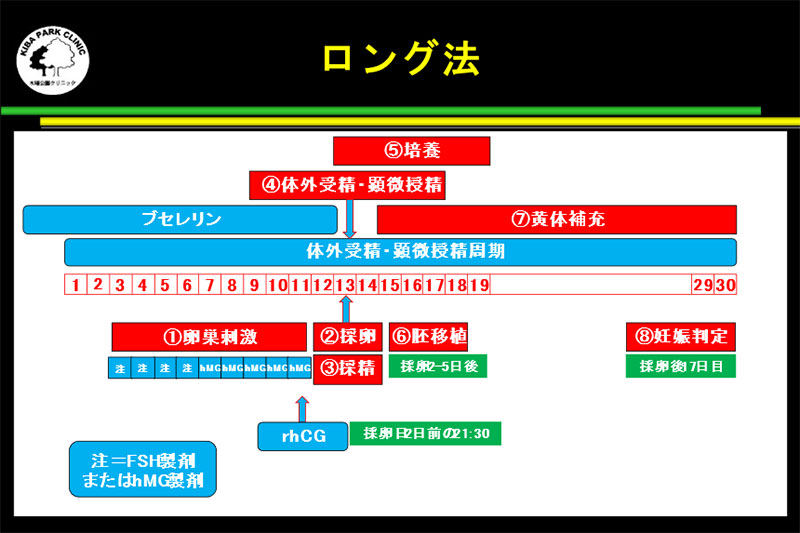 ロング法は、体外受精の前周期の3日目から、中容量ピルであるプラノバールを14~28錠使用します。
ロング法は、体外受精の前周期の3日目から、中容量ピルであるプラノバールを14~28錠使用します。ピル終了日の2日前から、点鼻のGnRH アゴニストを採卵日の2日前まで使用します。
ピル終了後8日目に、ホルモン検査と超音波検査を行い、LH値と胞状卵胞数をもとに排卵誘発剤の注射の種類と量を決定して注射を開始します。
卵巣刺激の途中から、hMGに変更して18mm以上の卵胞が2個以上あれば、リコンビナントのhCG(オビドレル)などでトリガーをかけて、約35時間後に採卵を実施します。
トリガーのタイミングはトップ2個の卵胞径のみで決めるのではなく、全体の卵胞数とE2値も考慮して決定します。
ショート法
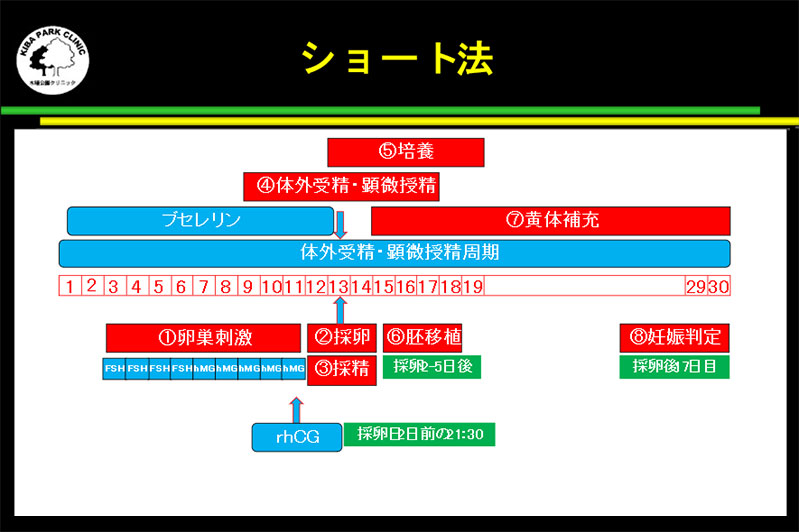 ショート法は、GnRH アゴニストを使用する期間がロング法よりもと短いことから、そう呼ばれています。
ショート法は、GnRH アゴニストを使用する期間がロング法よりもと短いことから、そう呼ばれています。この方法では、GnRHアゴニストの使用初期に一時的にFSHとLHが上昇します。
そのフレアーアップ効果を利用して卵巣を刺激するため、点鼻のGnRHアゴニストを採卵周期の月経1日目から開始します。
排卵誘発剤の注射は月経3日目から開始します。
卵巣機能が低下していない患者様にショート法を実施する場合には、当院では採卵前周期の月経3日目から中容量ピルであるプラノバールを7〜14錠使用しています。
アンタゴニスト法
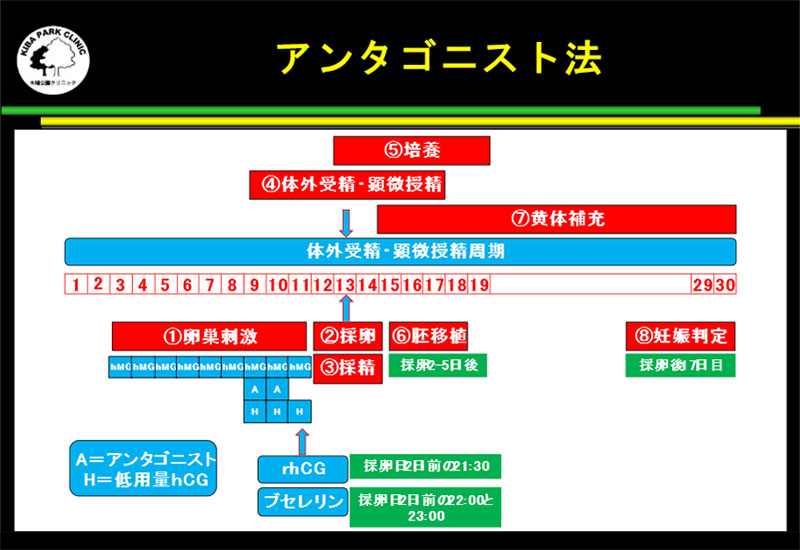 アンタゴニスト法は、即効性のあるGnRH アンタゴニストでLHサージを抑えながら、卵巣刺激を行なう方法です。
アンタゴニスト法は、即効性のあるGnRH アンタゴニストでLHサージを抑えながら、卵巣刺激を行なう方法です。採卵前周期の月経3日目から中容量ピルのプラノバールを使用します。
プラノバール終了後して4日後から卵巣刺激(排卵誘発)を始めます。
プラノバールを使用しないときは、月経2日目または3日目から卵巣刺激をスタートします。
原則的にはもっとも大きい卵胞の平均径が14mmになったら、GnRH アンタゴニストの使用を始めますが、少し遅めにGnRH アンタゴニストを開始することもあります。
GnRHアンタゴニストは、卵胞の発育にとっては強力なブレーキとなるため、低用量hCGも使用する場合があります。
リコンビナントのhCGなどとGnRH アゴニストの二種類のトリガーで、最終的に卵子を成熟させて、採卵を行います。
二種類のトリガーを使用した方が、卵子の成熟卵率が高くなります。
PPOS法(黄体ホルモン併用法)
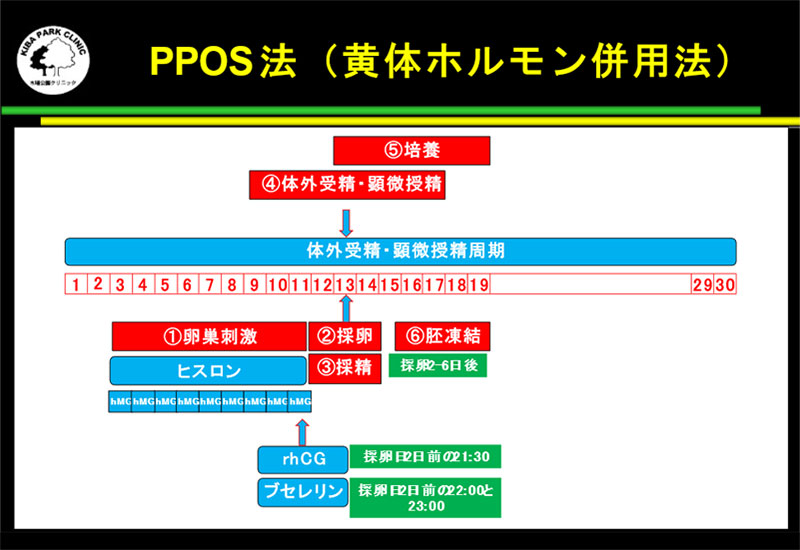 PPOS法(黄体ホルモン併用法)は、排卵を抑えるために黄体ホルモン剤を使用する方法です。この方法では、必ず全胚の凍結保存となります。
PPOS法(黄体ホルモン併用法)は、排卵を抑えるために黄体ホルモン剤を使用する方法です。この方法では、必ず全胚の凍結保存となります。アンタゴニスト法はマニュアル車的ですが、PPOS法はオートマチック車的で、卵巣刺激中の来院回数が少なくなります。
黄体ホルモン製剤は、アンタゴニストより費用が安いです。
月経2日目または3日目からFSHまたはhMGを使用した卵巣刺激と、黄体ホルモン製剤のヒスロンを同時に開始します(ヒスロンは卵巣刺激開始3日目から使用するときもあります)。
主席卵胞の大きさが約20mmになると、採卵の約35時間前にrhCGなど とGnRH アゴニストを併用したトリガーで卵子を成熟させて、排卵が起きる直前に採卵します。
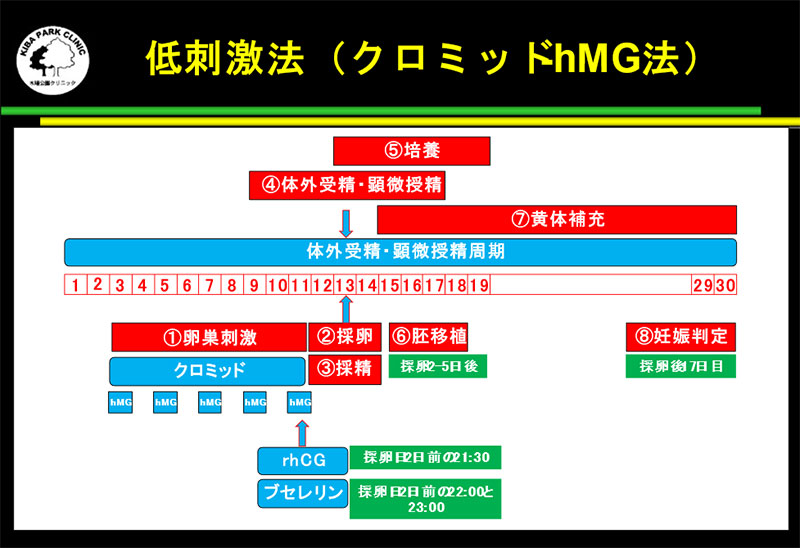
hMGクロミッド法
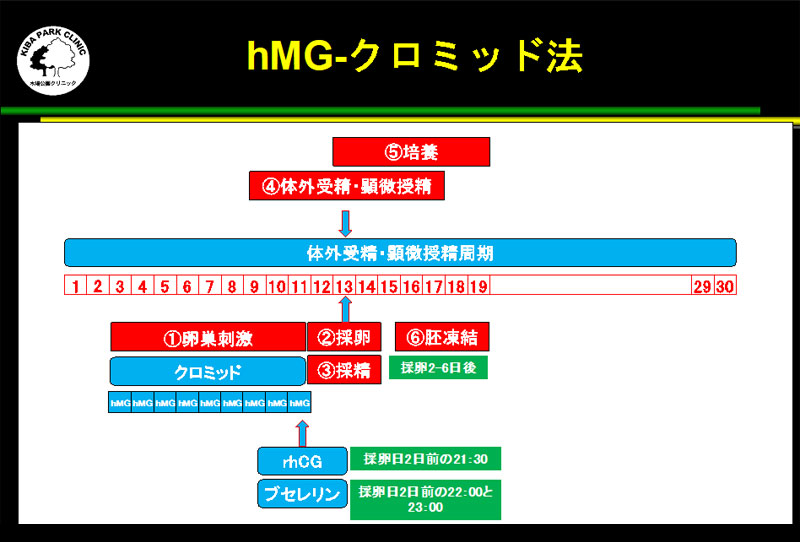 クロミッドは視床下部の脳下垂体に作用し、卵胞刺激ホルモン(FSH)や黄体形成ホルモン(LH)の生産を促進します。
クロミッドは視床下部の脳下垂体に作用し、卵胞刺激ホルモン(FSH)や黄体形成ホルモン(LH)の生産を促進します。クロミッド(クロミフェン)は、排卵誘発剤ですが、排卵を抑制する効果もあります。
クロミッド(クロミフェン)の排卵抑制効果を利用して卵巣刺激を行うのが、hMGクロミッド法です。
月経3日目から採卵日2日前までHMGとクロミッドを連日使用します。
中刺激法(フェマーラとhMG注射を使用した卵巣刺激法)
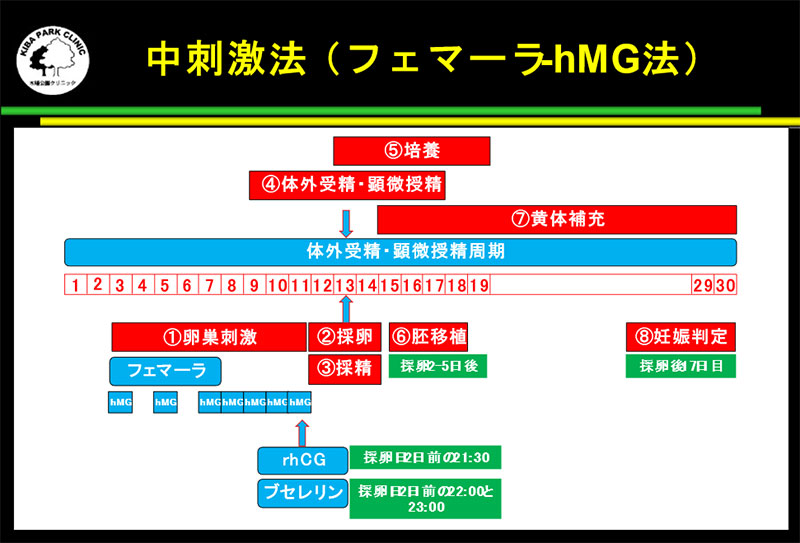 内服薬のフェマーラは閉経後乳がん治療薬として開発されましたが、その作用(アロマターゼ活性阻害)には卵胞を成長させる効果もあります。
内服薬のフェマーラは閉経後乳がん治療薬として開発されましたが、その作用(アロマターゼ活性阻害)には卵胞を成長させる効果もあります。内服薬のフェマーラとhMG注射を使用した卵巣刺激法では、フェマーラを月経3日目から一錠ずつ5日間使用しながら、 排卵誘発剤である注射のhMG(フェリング)150単位を卵胞の発育状況に応じて1日毎、または連日で使用します。
高刺激法のようにE2の値が上昇しないため、子宮内膜が成熟しすぎることがなく、フェマーラはクロミッドのように子宮内膜が薄くならないため、 中程度の卵巣過剰刺激症候群を起こさない限り、採卵した周期に新鮮胚移植が可能です。
最初から全部の胚を凍結保存する卵巣刺激法と比較すると、この中刺激法では卵巣刺激を開始してから、妊娠するまでの期間が短くなります。早い方では、卵巣刺激を開始して約4週間後には妊娠判定が陽性になるケースもあります。
また、新鮮胚移植に使用しなかった余剰胚がある場合には、もちろん、胚を凍結保存することができます。
低刺激法
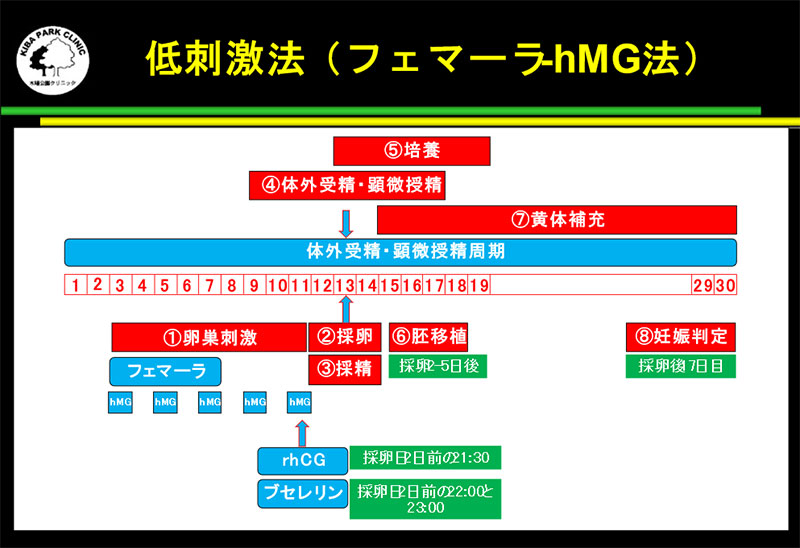
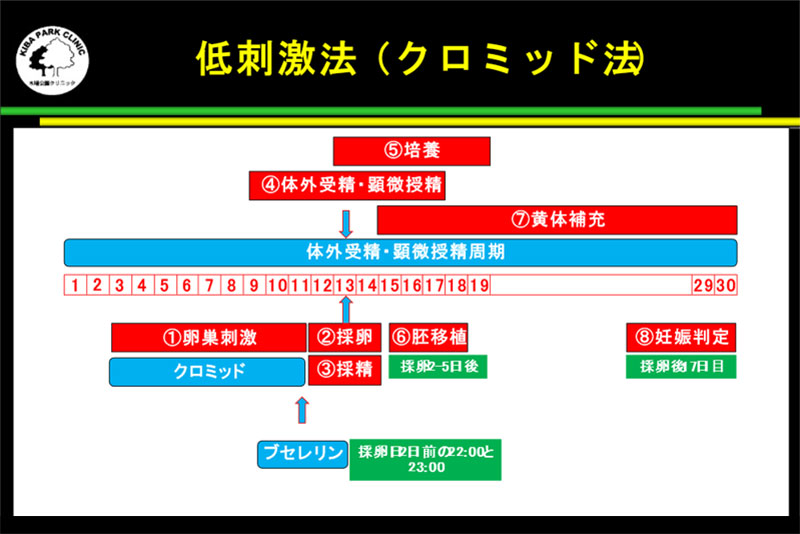 低刺激法には、フェマーラ-hMG法、クロミッド-hMG法などがあります。
低刺激法には、フェマーラ-hMG法、クロミッド-hMG法などがあります。卵子を最後に成熟させるために、採卵日2日前の夜に、GnRH アゴニストのみ、rhCGのみ、または両方を使用する時があります。
この低刺激法では、原則としてLHサージを抑える薬を使用しないため、卵胞の大きさとホルモン値をもとに採卵のタイミングを見極める必要があります。
自然周期法
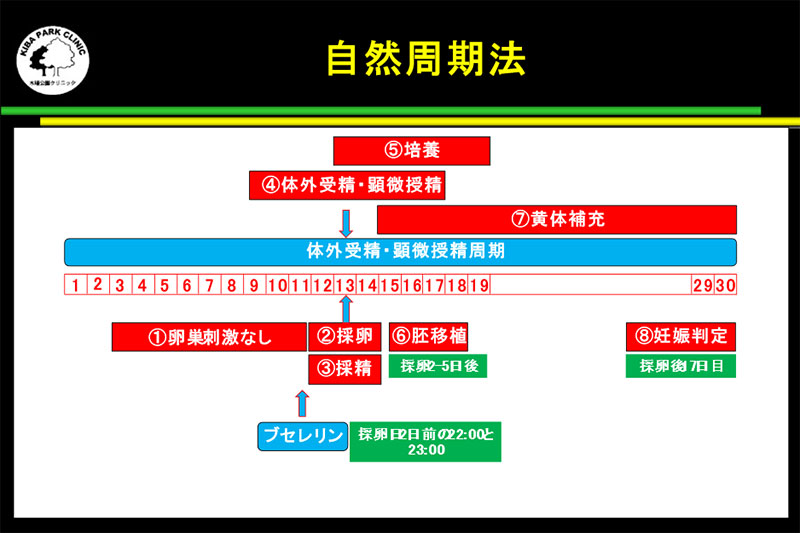 自然周期法とは、名前の通り、排卵誘発剤の注射も内服薬も一切使用せず、自然な排卵のタイミングで卵子を採取する方法です。
自然周期法とは、名前の通り、排卵誘発剤の注射も内服薬も一切使用せず、自然な排卵のタイミングで卵子を採取する方法です。採卵のタイミングを合わせるために、卵胞が成長したら、GnRHアゴニストでトリガーをかけて採卵をします。
自然周期法では、採卵時にすでに排卵済みや採卵しても卵子が回収できない確率が他の卵巣刺激法に比べて高い傾向にあります。
体外受精のスケジュール管理のポイント
ご自身の月経周期を把握しておくことで、採卵に向けて大まかなスケジュールが分かります。
採卵日と胚移植の日は予定を空けておくことがベストですが、仕事をしている方は、その他の診察は夕方診察と土曜日診察を上手に活用しながら、無理のない通院スケジュールを組んでいきましょう。
月経の時期を予測しておく
基礎体温の計測は、体外受精や顕微授精といった高度生殖補助医療に進んだ場合、黄体補充を行うため、基礎体温の計測私は必須ではない考えています。基礎体温が少し下がったことで一喜一憂し、それがかえって患者様のストレスとなり、妊娠率に影響を及ぼす可能性もあると思っているからです。
ただし、月経開始日だけは記録しておき、自分の月経周期を把握しておいてください。
体外受精や顕微授精の採卵周期の月経開始日が予測できるため、大まかな採卵に向けてのスケジュールが分かります。
採卵日と胚移植の日は予定を空けておく
採卵日と胚移植の日は、できる限り予定を空けておくと安心です。特に採卵日と胚移植日は、仕事を調整して半日または1日お休みが取れると理想的です。 ただし、採卵日の前日は休みを取る必要はないと思います。当院では、採卵と胚移植を行う患者様を優先的に診察を行っています。
採卵当日は来院時間が朝7時45分にご来院いただきます。採卵時に使用した麻酔によって異なりますが、クリニックを出る時間は、10時〜12時頃頃となります。
新鮮胚移植の場合は、来院時間が8時45分で、クリニックを出る時間は11時頃を目安としていただきます。
凍結胚移植の場合は、分割期胚移植の移植では9時にご来院いただき、11時頃にはお帰りいただけます。
胚盤胞移植の場合は、来院時間が10時30分で、クリニックを出る時間は13時30分頃の終了となります。
仕事と不妊治療の両立をサポートするために、当院では火曜日と木曜日の16時30分からの夕方のART診察を行なっています。
平日のご通院が難しい方も、夕方診察や土曜日の診察を利用すれば、お仕事をしながら体外受精や顕微授精をお受けになることは十分に可能だと思います。
卵巣刺激法の選択の重要性
体外受精や顕微授精では、どの卵巣刺激法を選択するかが成績に大きく影響します。そのため、患者様の卵巣機能に応じて、どの卵巣刺激法を選択するかは非常に重要です。
卵巣刺激法の選択
排卵誘発法(卵巣刺激法)の選択は、体外受精や顕微授精の成績を大きく左右する重要な部分です。卵巣刺激法には、高刺激法・中刺激法・低刺激法・自然周期法があります。卵巣の機能が良好な方はどの卵巣刺激法でも選択できますが、卵巣の機能が低下している方では、低刺激法または自然周期法しか選択することができません。
良好な胚ができない時
良好な胚ができない原因には、大きく分けて2つの側面があります。一つは卵子や精子の質が悪いなど、患者様ご自身の体質や状態によるものであり、もう一つは、卵巣刺激法が患者様に合っていない、または胚の培養環境が悪いなど、医療側に起因するものです。実際、卵巣刺激法を変更することで、それまで顕微授精で受精率が0%だった症例の受精率が、約90%まで改善したこともあります。
それぐらい、卵巣刺激法の選択と、卵巣刺激中の超音波検査とホルモン検査は重要です。
良好な胚ができない場合には、医師は常に他の卵巣刺激法への切り替えを視野に入れて検討していく必要があります。そしてもちろん、患者様ご自身にも生活習慣を見直していただくことが大切です。
卵子や精子は、日々の食事などから摂取された栄養素によってつくられます。そのため、栄養解析を行い、不足している栄養素を特定したうえで、必要に応じてサプリメントをで処方することもあります。
受付・診療時間
| 時間/曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
|
午前
午前8:30-12:00
午後
午後13:30-16:30 |
吉田 関本 巷岡 西川 杉山 | 吉田 関本 巷岡 西川 | 巷岡 西川 | 吉田 関本 巷岡 西川 米澤 | 関本 西川 | 吉田 関本 杉山 岩原 松浦 |
関連するコラム
-
体外受精について知っておきたい
基礎知識〜受精方法の種類と流れ体外受精は、体外に卵子と精子を取り出し、培養液の中で精子が自力で卵子に受精するのを促し、その受精卵(胚)を子宮に戻す技術です。19…
-
体外受精における胚・胚盤胞
移植後の経過と症状|生活での注意点人工授精は、排卵日付近に、精液中の運動性が良好な精子を細いチューブで子宮腔内に入れる方法です。体外受精や顕微授精(ICSI)の治療…
-
体外受精で懸念されるリスクと、妊娠率を
上げる重要なポイント体外受精は、体外に卵子と精子を取り出して、受精卵を作って子宮に戻す技術です。1978年にイギリスで初めて成功して以来、世界中でこの…
-
体外受精と仕事の両立のポイント
|働きながら続けたい方へ体外受精や顕微授精では来院回数が多くなり、卵巣刺激中には、ホルモン採血結果待ちと超音波検査の日が多くなることから、1回あたりの診療時…
木場公園クリニックの特徴
木場公園クリニックは体外受精・顕微授精に特化したクリニックです。
少しでも安心して不妊治療を受けていただけるよう、
様々なトータルソリューションをご提案・ご提供いたします。