胚盤胞培養・移植の着床時期や確率について
胚盤胞移植とは
胚盤胞移植とは、分割期胚から胚盤胞まで培養を進めて、胚盤胞になった胚を子宮に戻す方法です。
胚盤胞移植には採卵周期に胚移植を行う新鮮胚盤胞移植と一度胚を凍結・融解して胚移植を行う凍結融解胚盤胞移植があります。 新鮮胚盤胞移植の場合は採卵後5日目または6日目に胚移植を実施します。
胚盤胞は、胎盤と胎児になる部分が確認できる状態になっているより成長した胚です。
すべての分割期胚が胚盤胞になる訳ではないので、確実に胚盤胞まで成長した胚を選択して胚移植できる点で妊娠率が高くなります。
培養士が柔らかいカテーテルを使用して胚盤胞をカテーテルに吸います。
経腹エコーを使用している時は、エコーのプローブの押し方と内診用のクスコで子宮の傾きを調整して、子宮を収縮させないようにそっと胚盤胞を子宮に戻します。
採卵によって妊娠を維持するために重要な黄体になる部分の細胞を一部吸引してしまうために黄体補充を行う必要があります。
胚盤胞移植には採卵周期に胚移植を行う新鮮胚盤胞移植と一度胚を凍結・融解して胚移植を行う凍結融解胚盤胞移植があります。 新鮮胚盤胞移植の場合は採卵後5日目または6日目に胚移植を実施します。
胚盤胞は、胎盤と胎児になる部分が確認できる状態になっているより成長した胚です。
すべての分割期胚が胚盤胞になる訳ではないので、確実に胚盤胞まで成長した胚を選択して胚移植できる点で妊娠率が高くなります。
胚盤胞移植の流れ
胚盤胞を柔らかいカテーテルに吸って、子宮を収縮させないように丁寧に胚盤胞を子宮に戻します。STEP1:胚盤胞をカテーテルに吸う
患者さまと一緒にタイムラプス動画を見て、どの胚を胚移植に使用するかを説明した後、移植に使用する形態の良い胚盤胞を選定します。培養士が柔らかいカテーテルを使用して胚盤胞をカテーテルに吸います。
STEP2:胚盤胞を子宮へ戻す
経腹エコーまたは経膣エコー下で子宮を拡大して描出して、胚移植を実施します。経腹エコーを使用している時は、エコーのプローブの押し方と内診用のクスコで子宮の傾きを調整して、子宮を収縮させないようにそっと胚盤胞を子宮に戻します。
STEP3:黄体補充を行う
新鮮胚盤胞移植では胚移植の3日前からプロゲステロン(黄体ホルモン)、2日前からエストロゲン(卵胞ホルモン)の補充を行います。採卵によって妊娠を維持するために重要な黄体になる部分の細胞を一部吸引してしまうために黄体補充を行う必要があります。
胚盤胞とは
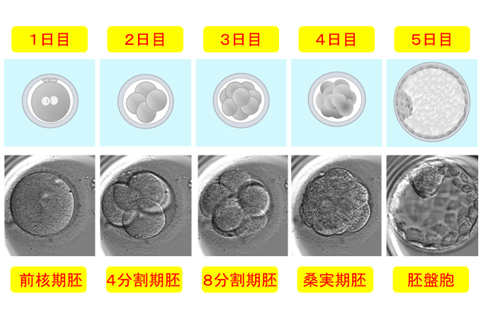
5日目(採卵後5日後)から着床前の胚を胚盤胞(blastocyst)と言います。
胚盤胞は、内細胞塊(inner cell mass)、栄養膜(trophoblast)と胞胚腔(blastocyst cavity)からできていて、70-100個の細胞からできています。 内細胞塊は、身体のあらゆる細胞に分化します。
一方、栄養膜は胎盤や羊膜などの胚外組織に分化します。
体外受精や顕微授精の翌日(1日目)には受精の確認ができます。雄性前核と雌性前核の2個の前核が観察できると正常受精と判断します。br 受精卵は分割を繰り返して成長して行きます。
2日目では4分割、3日目には8分割となります。
2日目または3日目の胚のことを分割期胚(初期胚)と呼び、自然妊娠では分割期胚は卵管にあります。
4日目には桑実胚(自然妊娠ではこの時期に胚は卵管から子宮腔内に入ります)、5日目には胚盤胞になります。
胚盤胞は、内細胞塊(inner cell mass)、栄養膜(trophoblast)と胞胚腔(blastocyst cavity)からできていて、70-100個の細胞からできています。 内細胞塊は、身体のあらゆる細胞に分化します。
一方、栄養膜は胎盤や羊膜などの胚外組織に分化します。
体外受精や顕微授精の翌日(1日目)には受精の確認ができます。雄性前核と雌性前核の2個の前核が観察できると正常受精と判断します。br 受精卵は分割を繰り返して成長して行きます。
2日目では4分割、3日目には8分割となります。
2日目または3日目の胚のことを分割期胚(初期胚)と呼び、自然妊娠では分割期胚は卵管にあります。
4日目には桑実胚(自然妊娠ではこの時期に胚は卵管から子宮腔内に入ります)、5日目には胚盤胞になります。
木場公園クリニックの特徴
木場公園クリニックは体外受精・顕微授精に特化したクリニックです。
少しでも安心して不妊治療を受けていただけるよう、
様々なトータルソリューションをご提案・ご提供いたします。